Узловой зоб щитовидной железы: симптомы и лечение
Распространенность узлов щитовидной железы повышается с возрастом. У женщин узлы встречаются почти в 4 раза чаще, чем у мужчин; при этом пальпируемые узлы есть у 10% 50-летиих женщин. После воздействия радиации риск узлообразования возрастает ежегодно примерно на 2%, достигая пика к 25 году наблюдения.
Менее 50% узлов щитовидной железы, казавшиеся одиночными при объективном осмотре, были на самом деле одиночными. Узлы щитовидной железы выявляют в 10 раз эффективнее при ультразвуковом обследовании, на операции или аутопсии.
Каждый год в Соединенных Штатах выявляют около 12 000 новых случаев рака щитовидной железы и 1000 пациентов вследствие рака щитовидной железы погибают. Более 35% щитовидных желез, обследованных на аутопсии, содержали скрытый папиллярный рак (< 1,0 см).
Причины
Основным фактором развития заболевания является наследуемый дефект иммунитета, что приводит к выработке специальных белков — аутоантител, связывающихся с рецепторами на клетках щитовидной железы — это вызывает увеличение железы и стимуляцию выработки гормонов щитовидной железы. В некоторых случаях диффузный токсический зоб развивается после острых инфекционных заболеваний, стрессовых воздействий.
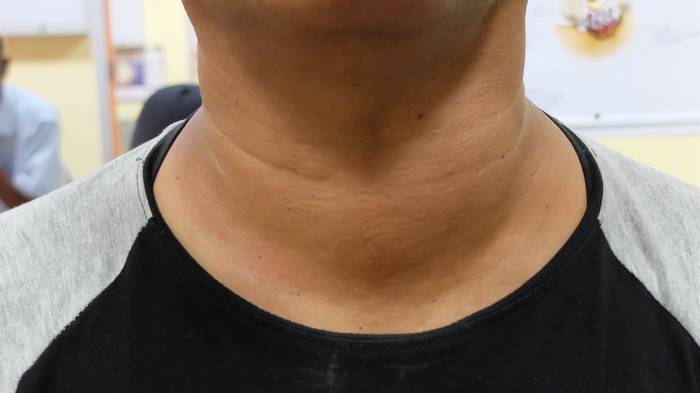
Жалобы на общую слабость, повышенную раздражительность, нервозность и легкую возбудимость, нарушение сна, потливость, плохую переносимость повышенной температуры окружающей среды, сердцебиения, иногда боли в области сердца колющего или сжимающего характера, повышенный аппетит и, несмотря на это, похудание, понос.
Нарушения сердечнососудистой деятельности при диффузном зобе проявляются в виде учащения пульса (пульс даже в период ночного сна более 80 в минуту), повышения систолического и снижения диастолического артериального давления, приступов аритмии. Сосуды кожи расширены, в связи с чем она теплая на ощупь, влажная. Помимо этого, на коже у некоторых больных выявляется витилиго, потемнение складок кожи, особенно в местах трения (шея, поясница, локоть и др.), крапивница, следы расчесов (зуд кожи, особенно при присоединении поражения печени), на коже головы наблюдается выпадение волос.
Выражено дрожание пальцев. Иногда дрожание рук настолько выражено при диффузном зобе, что больным с трудом удается застегнуть пуговицы, изменяется почерк и характерен признак “блюдца” (при нахождении в руке пустой чашки на блюдце издается дребезжащий звук как результат мелкого дрожания кистей рук).
Нарушения со стороны нервной системы проявляются раздражительностью, беспокойством, повышенной возбудимостью, переменчивостью настроения, потерей способности концентрировать внимание (больной быстро переключается с одной мысли на другую), расстройства сна, иногда депрессия и даже психические реакции.
При диффузном токсическом зобе в большинстве случаев имеются характерные изменения (блеск глаз и др.) со стороны глаз. Глаза расширены, что создает впечатление гневного, удивленного или испуганного взгляда.
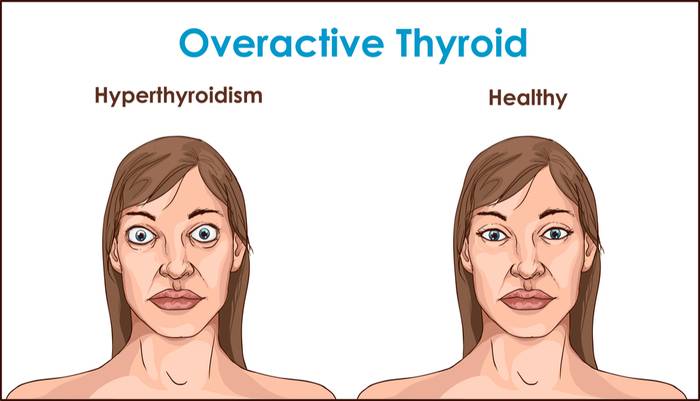
Прогноз и профилактика диффузного эутиреоидного зоба
В большинстве случаев с помощью этиотропного лечения объем щитовидной железы удается нормализовать. У части пациентов на фоне ДЭЗ формируются узловые образования с функциональной автономией.
Пациенты с диффузным эутиреоидным зобом старше 45-50 лет должны находиться под динамическим наблюдением эндокринолога, ежегодно проходить УЗИ щитовидной железы и контролировать уровень ТТГ.
Профилактика ДЭЗ бывает массовая и индивидуальная.
Массовая профилактика предполагает употребление в пищу йодированной соли, продуктов, насыщенных йодом, — морской капусты, морской рыбы и др. морепродуктов, грецких орехов, хурмы и прочих.
Индивидуальная профилактика представляет собой специальный приём препаратов йода лицами из групп риска развития диффузного эутиреоидного зоба: беременным, проживающим в обедненных йодом регионах, пациентам после операции щитовидной железы и др. Для профилактики спорадических случаев ДЭЗ необходимо ограничение и исключение струмогенных факторов.
Причины диффузного эутиреоидного зоба
Наиболее значимой причиной возникновения диффузного эутиреоидного зоба является недостаток йода, поступающего в организм с водой и пищей. Гиперплазия щитовидной железы в связи с этим —это защитная реакция организма, направленная на сохранение гомеостаза тиреоидных гормонов железы в условиях недопоступления йода извне, то есть щитовидная железа приспосабливается к условиям йодного дефицита.
Благодаря усилению активного захвата йода тиреоцитами начинается увеличенное синтезирование трийодтиронина, для продуцирования которого требуется только 3 атома йода. Кроме того, форсируется повторная переработка эндогенного йода, что умножает эффективность синтеза тиреоидных гормонов. Хотя адаптационные механизмы щитовидной железы регулируются и контролируются тиреотропным гормоном гипофиза (ТТГ), при диффузном нетоксичном зобе его повышение почти не заметно. Современные представления таковы, что при дефиците йода влияние ТТГ (тиреотропного гормона) на щитовидную железу также обусловлено аутокринными факторами роста.
На начальном этапе заболевания отслеживается компенсаторное увеличение тироцитов и вследствие этого развивается паренхиматозный зоб (характерный для детского и подросткового возраста), когда щитовидная железа состоит из множества мелких фолликулов, практически лишенных коллоида.
Больные пожилого возраста и пациенты с прооперированной железой страдают коллоидным зобом, морфологически представляющим собой ткань железы из крупных фолликулов, заполненных желеобразным веществом. Вследствие такого преобразования в тканях щитовидной железы прослеживается сбой процессов синтеза и распада тиреоглобулина, снижение степени его йодирования. Также наблюдается снижение продукций йодтиронинов и йодлипидов.
Другими причинами развития диффузного эутиреоидного зоба считаются:
- курение табачных изделий;
- хронические стрессы;
- приём некоторых лекарственных препаратов;
- присутствие очагов хронической инфекции в организме;
- наследственная предрасположенность;
- пол и возраст пациента.
Симптомы диффузного эутиреоидного зоба
При отсутствии дисфункции щитовидной железы при диффузном эутиреоидном зобе клинические проявления практически не выявляются.
Иногда могут беспокоить:
- астено-невротический синдром: повышенная утомляемость, общая слабость, сонливость, упадок работоспособности;
- периодическая головная боль;
- давящие ощущения в области передней части шеи (при значительной гиперплазии и узлах);
- видимый косметический дефект (при большой степени увеличения железы).
Осложнения диффузного эутиреоидного и других форм зоба наблюдаются при существенной гипертрофии щитовидной железы и выражаются:
- компрессией трахеи, пищевода, прилежащих нервных стволов и сосудов;
- развитием синдрома верхней полой вены;
- кровоизлияниями в ткань щитовидной железы;
- струмитом (воспалением железы, сходным по клиническим проявлениям с подострым тиреоидитом) и т. д.
Довольно часто диффузный нетоксический переходит в узловой, эутиреоидный или токсический зоб.
Диагностика диффузного эутиреоидного зоба
Для диагностирования диффузного эутиреоидного зоба используются весьма простые методы, доступныев широкой клинической практике, когда достаточно:
- осмотреть и пальпировать шею для определения размеров щитовидной железы;
- определить уровень ТТГ;
- использовать иммунограмму для определения уровней иммуноглобулинов, Т и В-лимфоцитов, АТ к тиреоглобулину, АТ к микросомальной фракции тироцитов;
- провести УЗИ щитовидной железы для уточнения её объема, размера и структуры;
- установить с помощью эхоскопии наличие/отсутствие узловых образований;
- определить АТ-ТПО (для дифференциальной диагностики с аутоиммунным тиреоидитом);
- сделать тонкоигольную пункционную биопсию тканей щитовидки (при наличии узлов) для исключения опухоли железы;
- провести рентгенографию пищевода при сдавливании его зобом больших размеров;
- провести сцинтиграфию для исключения функциональной автономии, что значимо отразится на выборе тактики лечения (при диффузном увеличении щитовидной железы сцинтиграфия показывает равномерное распределение изотопа, а при узловой форме обозначаются «холодные» или «теплые» узлы).
Лечение диффузного эутиреоидного зоба
Лечение диффузной нетоксической формы зоба начинается, как правило, с определения степени гиперплазии щитовидной железы и причин её роста.
При подтверждении йододефицитной природы заболевания проводится монотерапия препаратами йода. Для уменьшения размера зоба и поддержания эутиреоза применяется заместительная терапия левотироксином (Эутирокс).
Зоб нулевой степени не требует активного лечения, достаточно только динамического наблюдения эндокринолога за состоянием щитовидной железы пациента с контролем уровня гормонов.
ДЭЗ первой степени с подтвержденной йодной недостаточностью у детей, подростков и молодых взрослых лечится препаратами йода (калия йодид в суточной дозировке до 200 мкг) в течение полугода, тогда чаще всего размеры железы нормализуются благодаря подавлению роста тироцитов.
При отсутствии положительных результатов в течение полугода для уменьшения размера железы и поддержания эутиреоза применяют заместительную терапию левотироксином (L-Т4).
Зобу второй степени требуется комбинированная терапия из 200 мкг йодсодержащего препаратами и 150 мкг гормона железы — левотироксина (Йодокомб, Йодотирокс, Левотироксин натрия с йодидом калия).
Когда зоб достиг больших размеров, или развились осложнения (компрессия, кровоизлияние), проводится оперативное лечение.
Альтернативным методом лечения диффузного эутиреоидного зоба служит терапия радиоактивным йодом-131, с помощью которой достигается уменьшение объема щитовидной железы на 40-50 % уже после однократного введения изотопа.
Любой из вариантов коррекции ДЭЗ предполагает дальнейшие профилактические мероприятия, одним из которых является использование йодированной соли при приготовлении пищи.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Узловой токсический зоб.
Около 10-15% узловых форм эндемического зоба составляет токсический зоб. Отличием от эутиреоидного зоба является развитие тиреотоксикоза. Тиреотоксикоз — это синдром, в основе которого лежит избыточное образование и стойкое повышение уровня тиреоидных гормонов (Т3 и Т4) в крови, что приводит к нарушениям обмена веществ в организме. Тиреотоксикоз проявляется не сразу, длительное время продолжается период компенсации.
Жалобы многообразны и связаны в первую очередь с нарушением метаболических процессов:
- повышение основного обмена, снижение веса, несмотря на повышенный аппетит и достаточный прием пищи, потливость и непереносимость тепла,
- повышенное содержание сахара в крови (обратимое),
- увеличение щитовидной железы,
- тахикардия, ощущение сердцебиения в области шеи, головы и живота, аритмии, повышение систолического и понижение диастолического давления (высокое пульсовое давление), симптомы сердечной недостаточности,
- запоры или диарея, боли в животе, рвота,
- изменения кожи и волос, возможна ранняя седина,
- эмоциональная лабильность, дрожание рук (тремор),
- нарушения менструального цикла у женщин, потенции у мужчин,
- мышечная слабость и повышенная утомляемость.
Классификация тиреотоксикоза по степени тяжести:
- субклинический (лёгкого течения) —картина стёртая, частота сердечных сокращений (ЧСС) 80-100 в минуту, можно выявить слабый тремор рук и психоэмоциональную лабильность; диагноз устанавливают на основании данных гормонального исследования.
- манифестный (средней тяжести) — развёрнутая клиническая картина тиреотоксикоза: ЧСС достигает 100-120 в минуту, увеличивается пульсовое давление, заметен выраженный тремор рук и похудание до 20% от привычной массы тела;
- осложнённый (тяжёлый) — ЧСС превышает 120 в минуту, характерны высокое пульсовое давление, мерцательная аритмия, сердечная недостаточность, надпочечниковая недостаточность и дистрофические изменения паренхиматозных органов, масса тела резко снижена вплоть до кахексии.
Узловой зоб. Когда следует обратиться к хирургу

Многие пациенты с этим диагнозом нуждаются только в наблюдении, но есть ситуации, когда необходимо оперативное лечение. О важности своевременного обращения к врачу-хирургу при заболеваниях щитовидной железы рассказывает Виталий Львович Мещеряков, хирург, онколог, кандидат медицинских наук.
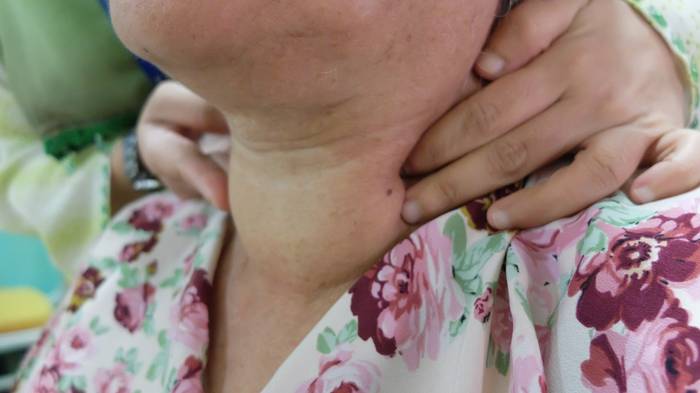
Узловой зоб — собирательное понятие, объединяющее все очаговые образования в щитовидной железе, которые определяются при пальпации (ощупывании). В быту это заболевание называют «узлы в щитовидке».
Чаще образование обнаруживается при УЗИ, на которое может направить пациента врач-эндокринолог после изучения результата биохимического анализа крови с признаками нарушения функции щитовидной железы. Иногда человек узнает о наличии образований в щитовидной железе, обращая внимание на изменение контуров шеи (выпячивание, узел в области шеи, увеличение передней поверхности шеи), а также при появлении затруднения при глотании. Консультация хирурга и специальное обследование при всех таких находках крайне необходимы.
Когда нужно сделать УЗИ?
Врач может назначить УЗИ щитовидной железы:
- При выявленном изменении уровня тиреотропного гормона (ТТГ);
- При обнаружении пальпируемого образования на шее, в том числе в проекции щитовидной железы;
- Если ранее были операции на щитовидной железе;
- При увеличении шейных лимфоузлов;
- Если у пациента в семейной истории есть случаи медуллярного рака щитовидной железы;
- Было облучение головы и шеи в анамнезе;
- Если развился паралич голосовой складки;
- Если при проведении компьютерной и магнитно-резонансной томографии обнаружены узловые образования щитовидной железы.
УЗИ дает возможность установить подозрительные признаки узла щитовидной железы и регионарных лимфатических узлов, чтобы планировать дальнейшую диагностическую тактику — например, тонкоигольную аспирационную биопсию и ряд лабораторных исследований. Как правило, назначаются дополнительные анализы. Обязательным при узловых образованиях щитовидной железы является исследование крови на уровень кальцитонина.
Образования щитовидной железы менее 1 см, случайно выявленные при УЗИ, обычно не имеют клинического значения. Такие узлы следует наблюдать. Исключение составляют узлы любого размера у пациентов моложе 20 лет и в пяти последних случаях, указанных выше. Также насторожить врача могут некоторые показатели биохимии крови. Так что если ваш доктор направляет вас на дообследование, доверяйте ему и не откладывайте диагностику «в долгий ящик».
Когда врач может рекомендовать тонкоигольную аспирационную биопсию щитовидной железы?
Если врач направил пациента на эту диагностическую процедуру, то нужно понимать, что именно она внесет максимальную ясность в природу образования в щитовидной железе. Исследование проводится под контролем УЗИ. Это особенно важно для пункции небольших образований, которые еще не пальпируются. В процессе пункции узла с помощью тонкой иглы будут взяты клетки железы, а потом изучены под микроскопом. Процедура позволяет диагностировать доброкачественные изменения железы, а также рак на ранних стадиях, что может значительно облегчить его лечение.
Итак, диагностический этап окончен, на руках заключение врача.
Врач рекомендует наблюдение. В чем оно заключается?
Динамическое наблюдение заключается в периодическом 1 раз в 1–2 года УЗИ щитовидной железы и определении уровня ТТГ крови.
Врач рекомендует операцию. Какие бывают варианты?
Хирургическое лечение рекомендуется, если результаты пункции узла свидетельствуют в пользу злокачественного процесса. Также оперативное лечение показано при синдроме компрессии (сдавления) трахеи, сосудов или пищевода, установленного на основании компьютерной томографии; при функциональной автономии («горячие» узлы, выявленные при сцинциграфии) с манифестным или субклиническим тиреотоксикозом; при косметическом дефекте, снижающем качество жизни.
Операция может быть выполнена в объеме:
- удаление одной доли щитовидной железы (гемитиреоидэктомия). Вторая доля может быть сохранена;
- полное удаление всей щитовидной железы (тиреоидэктомия);
- любые операции на щитовидной железе, включающие удаление лимфатических узлов шеи.
Наши возможности
Операции на щитовидной железе относится к вмешательствам повышенной сложности и выполняются сертифицированным хирургом-эндокринологом.
Целью хирургического вмешательства является безопасное удаление части или всей железы. Выбор оперативного вмешательства и его объем зависит от диагноза и стадии заболевания. А вот каким методом будет выполнена операция, зависит также от технических возможностей врача-хирурга и решения самого пациента, поскольку каждая методика обладает как своими преимуществами, так и ограничениями.
Традиционно операция выполняется через разрез кожи длинной 6-10 см на передней поверхности шеи – открытым способом. Наибольшее распространение получила техника минидоступа с небольшим (1,5-2 см) разрезом кожи на шее и использованием специальных инструментов.
Однако малый размер кожного разреза накладывает ряд ограничений на показания к такой операции. Применяемые нами эндовидеохирургические технологии позволяют вообще избежать разреза на шее. Если клиническая ситуация допускает, мы предложим пациенту выполнить наименее травмирующую, с отсутствием косметических дефектов операцию эндоскопическим доступом из подмышечной области или области груди.
Операция выполняется под постоянным контролем видеокамеры, позволяющей увеличивать обзор в зоне оперативного вмешательства в несколько раз, а также с применением интраоперационного нейромониторинга, минимизирущего риск повреждения гортанных нервов. Длительность эндоскопической операции практически не отличается от традиционных методик, применяемые технологии — это залог максимальной безопасности оперативного вмешательства, поскольку позволяют обеспечить лучшую визуализацию всех анатомических структур, что особенно актуально при выполнении операций по поводу рака щитовидной железы.
А еще следов от нее не остается вообще, за исключением трех-четырех проколов в области груди или подмышечной впадины.
Рак, ушедший в себя
Наше традиционное понимание РЩЖ, а именно его развития, в корне изменилось благодаря трем исследованиям 2014 года (Thyroid cancer trilogy) [3–5]. Казалось бы, все злокачественные образования по мере развития подвергаются прогрессии, а потому нуждаются в ранней диагностике и оперативном лечении. Впервые за всю историю человека было обнаружено существование «самоограничивающихся раков» (self-limiting cancers), которые являются злокачественными, но при этом не прогрессируют в летальные формы из-за ограниченной способности к делению клеток, составляющих опухоль. Конечно же, существуют и так называемые летальные РЩЖ (lethal thyroid cancers). Различие между ними заключается в происхождении раковых клеток, что и определяет развитие заболевания и его исход. Во втором случае клетки как бы затаиваются на долгий срок, на годы и даже на десятилетия, а потом по невыясненным еще причинам внезапно начинают делиться и приводят к неблагоприятному исходу. Однако на данный момент считается, что именно «самоограничивающиеся» типы РЩЖ составляют большинство.
Вернемся к распространенности РЩЖ. Теперь мы готовы понять, что возросшее число случаев данной патологии не является поводом для беспокойства.
В 1975 году заболеваемость РЩЖ составляла 4,9 на 100 000 человек и оставалась относительно стабильной до начала 1990-х годов [6]. За последние 25 лет заболеваемость РЩЖ выросла более чем в 3 раза, то есть на 300% (рис. 1) [7], [8], причем в большинстве случаев за счет высокодифференцированного папиллярного РЩЖ. При этом очень важно понимать, что, несмотря на такой значительный рост, смертность от РЩЖ остается стабильной, примерно 0,5 случаев на 100 000 человек [6].
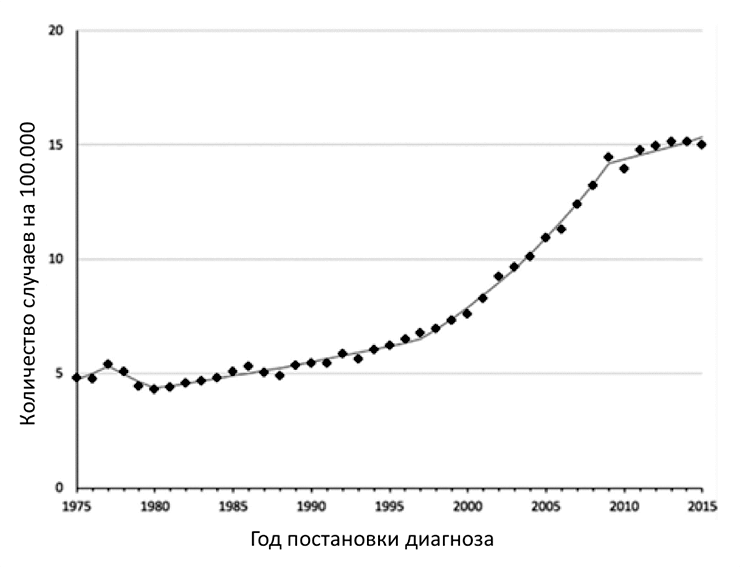
Рисунок 1. Данные заболеваемости раком щитовидной железы в период с 1975 по 2015 годы
Чувствуете, что тут что-то не так? Нет связи между возросшим числом случаев РЩЖ и смертностью от этой патологии! Среди врачей и ученых до сих пор продолжаются дебаты, почему так происходит. Сейчас выделяют несколько теорий. Наиболее вероятная — широкое распространение методов ультразвуковой диагностики (УЗИ). Пусть корни УЗИ уходят к Леонардо да Винчи и XV веку, широкое медицинское распространение данный метод получил с 50-х годов XX века [9], [10]. Сегодня УЗИ является наиболее простым, дешевым, неинвазивным и информативным методом выявления опухолевых образований щитовидной железы. Поэтому, как вы можете догадаться, УЗИ стали делать почти всем, причем независимо от показаний.
Сейчас научное сообщество активно дискутирует на тему, связаны ли такие показатели с истинным увеличением заболеваемости РЩЖ, или же проблема в гипердиагностике тех небольших образований ЩЖ, которые не требуют никакого вмешательства со стороны человека [11], [12].
Для более полного понимания проблемы вернемся на чуть более ранний этап диагностики РЩЖ.
