Как развивается ветрянка: симптомы ветрянки и способы лечения
Напоминаем, что у apteka24.ua есть мобильное приложение: 12 000 препаратов с подробными инструкциями и, конечно, доставкой по всей Украине. Ищите нас в App Store и Google Play.
Содержание :
Ветряная оспа — то самое высокозаразное заболевание, которым лучше переболеть в детстве и забыть навсегда. Так думают многие. Однако не всегда эта болезнь может протекать так гладко и спокойно, даже у детей.
Читайте дальше, чтобы узнать, что из себя представляет ветряная оспа и какие осложнения от нее могут быть. А также самое главное — как помочь себе и ребенку, что можно и нельзя делать, если уже произошло заражение.
Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
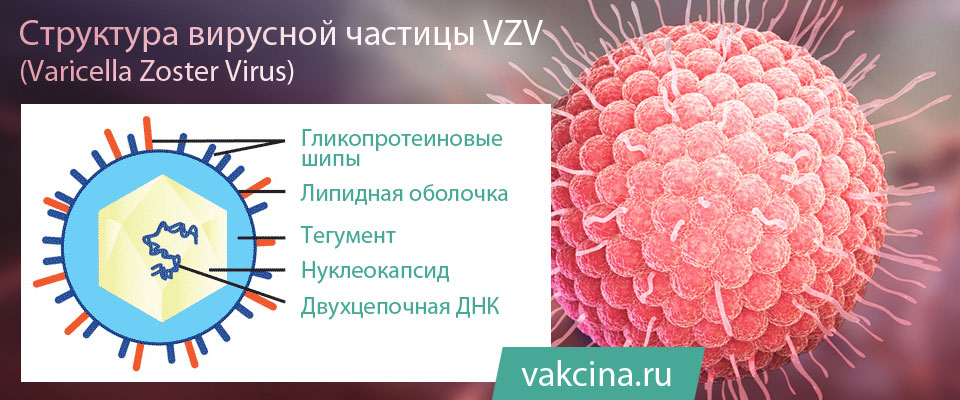
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Почему так актуальна ветряная оспа в современном мире?
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Стадии и симптомы ветряной оспы у ребёнка
В среднем инкубационный период ветрянки – 10–21 день, человек считается заразным за 24 часа до появления сыпи, и в течение 5 дней после исчезновения последнего прыщика.

После заражения вирус ветрянки проникает в слизистые органов дыхательной системы, начинает активно размножаться, попадает в общий кровоток, поражает эпителиальный слой кожных покровов, но на начальной стадии определить болезнь невозможно. Симптомы заболевания зависят от периода патологии.
Как проявляется ветрянка на разных стадиях
1. В первый день периода высыпаний на теле появляются плоские красные пятнышки с чёткими краями.
2. Через несколько часов вместо пятна образуются пузырьки с прозрачным жидким содержимым внутри.
3. Постепенно пузырьки лопаются, покрываются корочкой, которая отпадает самостоятельно.
Чтобы понять, как выглядит сыпь, необходимо рассмотреть фото больного ребёнка.

На начальном этапе высыпания появляются на лице, покрывают живот и спину, затем везикулы переходят не только на все части тела, но и на слизистые горла, рта, языка, половых органов, при этом никогда не затрагивают ладони и стопы.
Ветрянка: течение болезни

Для ветрянки характерна стадийность, которая позволяет оценить протекание болезни и сориентироваться в сроках карантина.
- Инкубационный период ветрянки — это время, которое проходит между попаданием вируса в организм и появлением первых симптомов болезни. Обычно он составляет 2 недели, может колебаться от 10 до 21 дня. Инкубационный период ветрянки у взрослых и детей обычно имеет одинаковую продолжительность.
- Продромальный период — начальная стадия ветрянки. Она короткая (1-2 дня), может отсутствовать вовсе. Ее характерные признаки — нарушение самочувствия, лихорадка, мышечные и головные боли, катаральные явления в носоглотке. Первые симптомы ветрянки у взрослых обычно более ярко выражены, чем у детей.
- Период высыпаний длится 3-10 дней. Элементы сыпи появляются волнами, это сопровождается повышением температуры тела и нарушением самочувствия. Между «волнами» высыпаний проходит 1-2 дня. Всего этих «волн» обычно бывает 2-5, затем новые элементы перестают появляться и постепенно заживают. Наступает следующая стадия — заживления.
- Период выздоровления начинается с того момента, когда перестают образовываться новые элементы, а все появившиеся покрываются корочками.
- Период реконвалесценции (восстановления) после перенесенной ветрянки может длиться до 1 года. Вирус варицелла-зостер наносит серьезный удар по иммунной системе человека, и процесс ее восстановления обычно довольно длительный. В течение этого периода снижается устойчивость организма к другим вирусным инфекциям, например, ОРВИ.
Сколько дней длится ветрянка — зависит от индивидуальных особенностей заболевания, возраста пациента, состояния его иммунитета. В среднем с момента появления первых признаков ветрянки у ребенка до полного заживления элементов сыпи проходит 3 недели, у взрослых может быть больше.
Профилактика заболевания

Профилактика включает изоляцию пациентов в домашних условиях и введение карантина в детских учреждениях. Чтобы избежать заражения, не болевшим людям следует избегать контакта с больными.
Также существует специфическая профилактика заболевания. Прививка от ветрянки детям предотвращает болезнь у 98% пациентов, получивших две рекомендуемые инъекции. Вакцинация проводится в возрасте 12 – 15 месяцев, ревакцинация – в 4 – 6 лет.
Непривитым детям старшего возраста и взрослым вакцина от ветрянки может быть введена в любое время, чтобы избежать заболевания.
Диагностика
В типичных случаях диагноз ветряной оспы затруднений не вызывает и ставится на основании клинико-эпидемиологических данных:
- контакта с больным ветряной оспой или опоясывающим герпесом в рамках инкубационного периода;
- отсутствия в анамнезе сведений о ранее перенесенной ветряной оспе и вакцинации;
- острого развития заболевания с одновременным появлением интоксикационного синдрома, энантемы и экзантемы. У взрослых возможно появление экзантемы на 2-3 дни лихорадки.
- наличия 2-3 волн подсыпания, обуславливающих ложный полиморфизм сыпи (одновременно на одном участке кожи — пятна, папулы, везикулы и корочки). Волны подсыпаний сопровождаются повышением температуры;
- локализации сыпи на любом участке тела, включая волосистую часть головы, редко на ладонях и подошвах. Отсутствие этапности распространения сыпи.
- типичной гемограммы: лейкопения, нейтропения, относительный лимфоцитоз. Иногда возможен моноцитоз и появление плазматических клеток. СОЭ остается в пределах нормы.
Методы специфической диагностики ветряной оспы
Вирусоскопические исследования. Методы специфичные и быстрые, занимают 2-6 часов. Обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением в виде внутриядерных включений. Выявление методом иммунофлюоресценции антигена в мазках-отпечатках из элементов сыпи (соскоб с папул, жидкость из везикул, пустул, корочки) и носоглоточного отделяемого.
Вирусологические исследования. Выделение вируса в культуре тканей. Метод длительный (3-14 дней), трудоёмкий, в практике в настоящее время не используется. Серологическая диагностика имеет ретроспективное значение. Используют РСК, РТГА, ИФА. Антитела начинают определяться со 2-й недели болезни, максимальной концентрации достигают на 3-й неделе. Диагностически значимым считается нарастание титра специфических антител в 4 раза.
Молекулярно-биологические исследования. При затруднениях в диагностике можно использовать определение генетического материала вируса в крови, содержимом везикул или ликворе методом ПЦР.
Дополнительные методы диагностики
При наличии менингеального синдрома исследование ликвора — неизменённый (при менингизме), серозный (при менингите), с умеренным повышением содержания белка и количества лимфоцитов. Ликвор может быть использован для ПЦР диагностики.
Дифференциальная диагностика
Импетиго (стрепто-стафилодермия)
Заболеванию предшествует микротравматизация кожи. Сыпь располагается преимущественно на открытых участках тела (лицо, руки, шея). Изначально появляются болезненные красные пятнисто-бугорковые высыпания, последние быстро превращаются в небольшие пузырьки, которые увеличиваются в размере, склонны к слиянию с образованием крупных, вялых пузырей. После разрыва пузырей появляются мокнущие поверхностные красные язвы, позднее их покрывают толстые корочки желтого (медового) цвета.
Общее состояние и самочувствие пациента остается удовлетворительным, лихорадка не типична.
Натуральная оспа
На сегодня этой формы не существует, но вирус сохранен в лабораториях. Симптоматика при «обезьяньей оспе» напоминает таковую при натуральной оспе. Начало острое, растет температура. На второй или третий день после этого на какое-то время появляется сыпь (похожая на таковую при скарлатине или кори), она находится в области пекторальных мышц и треугольника Симона. Через 2-3 дня температура снижается, и на фоне нормальной температуры появляется оспенная экзантема.
Вначале появляются мелкие, розово-красного цвета, плотные на ощупь папулы, которые через 2-3 дня превращаются в плотные многокаморные везикулы на инфильтрированном основании, окруженные красным ободком. Ввиду своей многокамерности везикулы не спадаются при прокалывании их иглой. Сыпь появляется прежде всего на открытых, подверженных инсоляции участках кожи (на лицо, волосистой части головы, кистях рук), затем в течение 1-2 суток распространяется на все туловище и конечности, включая ладони и стопы Высыпания наблюдаются и на слизистых ротовой полости, носа, конъюнктиве глаз, они быстро превращаются в покрытые гноем язвочки. На 4-5 день содержимое везикул мутнеет и они превращаются в пустулы.
Сыпь мономорфна: все элементы сыпи находятся в одинаковой фазе развития. Пустулизация сыпи сопровождается повышением температуры до 40°С и интоксикационным синдромом на протяжении 3-5 дней. Нередко наблюдается бред, нарушение гемодинамики. На 11-12 день пустулы начинают подсыхать, покрываются корками, появляется сильный зуд. Температура в течение нескольких дней ступенеобразно понижается до нормы. Отпадение корок продолжается 2-3 недели. На месте отпавших корок остаются рубцовые изменения.
Везикулезный риккетсиоз (оспоподобный риккетсиоз)
В настоящее время очаги инфекции имеются в США, на Кубе. Риккетсиоз городского типа. Источник инфекции домашние мыши, переносчик — гамазовые клещи.
Клиническая картина заболевания включает острое начало с интоксикационного синдрома, лихорадки, появление на 2-4 сутки на коже волосистой части головы, туловище, реже на конечностях и на ладонях, обильной сыпи — в начале пятнистой, затем трансформирующейся в папулёзную. На папулезных элементах (до 1 см в диаметре) — в их центре — появляются плотноватые на ощупь везикулы. За 7 дней до появления экзантемы на коже туловища в месте укуса клеща формируется первичный аффект, представляющий собой уплотнение от 1 до 3 см, возвышающееся над уровнем кожи, окруженное венчиком гиперемии, на котором последовательно появляются папула, везикула, язвочка, покрытая темного цвета корочкой.
Опоясывающий герпес
Начало острое, возможен продромальный период 1-2 дня, характеризующийся симптомами интоксикации и явлениями прегерпетической невралгии — корешковых болей, болей по ходу нервов. На фоне субфебрильной лихорадки появляются гнездно расположенные очаги везикулёзной сыпи, располагающейся на гиперемированном и инфильтрированном основании. Высыпания располагаются строго по ходу нервного ствола. Чаще других поражаются участки кожи, иннервируемые межреберными нервами, а также по ходу иннервации тройничного нерва. Процесс, как правило, носит односторонний характер.
Везикулезная форма токсикоаллергической полиморфной экссудативной эритемы связана с развитием аллергической реакции главным образом на лекарственные препараты (антибиотики, сульфаниламидные препараты, барбитураты, антипирин, амидопирин, сыворотки, вакцины и др. Для многоформной экссудативной эритемы характерно симметричное, довольно распространенное поражение кожи, преимущественно разгибательных поверхностей конечностей, главным образом кистей, предплечий, в меньшей степени, лица, шеи, голеней, тыла стоп. Первичным морфологическим элементом сыпи являются воспалительные пятна (или отечные папулы) с резкими границами, округлой формы, диаметром 3-15 мм, розово-красного или ярко-красного цвета (обычно с цианотической каймой), отличающиеся центробежным ростом с западением центральной части, в результате чего возникают кольцевидные элементы. По краю высыпаний образуется валик, а центр элемента, постепенно западая, приобретает цианотический оттенок. Пятна склонны к слиянию и образованию фигур с полициклическими очертаниями (гирлянды, дуги и др.). Наряду с воспалительными пятнами появляются отдельно волдыри, реже пузырьки и пузыри (буллезная форма). Новые высыпания обычно появляются в течение первых нескольких дней заболевания и сопровождаются повышением температуры тела, недомоганием, головной болью. Процесс, как правило, длится 10-15 дней и заканчивается выздоровлением с сохранением пигментации.
Как начинается ветрянка у детей — симптомы инкубационного периода
- повышенная температура (как правило, незначительно);
- общее недомогание, слабость, головная боль;
- потеря аппетита, тошнота, иногда сопровождающаяся рвотой, реже расстройство кишечника;
- першение в горле и другие катаральные явления;
- увеличение лимфоузлов;
- в редких случаях — появление и быстрое исчезновение бледно-красных высыпаний.
Для заболевания характерна стадийность, зная которую, родителям легче сориентироваться в его течении и сроках карантина.
Инкубационный период — от внедрения вируса в организм до появления выраженной симптоматики. Может составить 10-21 день, в большинстве случаев длится 2 недели. Продолжительность инкубационного периода не зависит от возраста.
Продромальный период — самое начало проявления выраженных симптомов болезни, длится не более 1-2 дней, у взрослых протекает более тяжело. Начинается, в большинстве случаев, с резкого подъема температуры до высоких значений (39-40С). Сразу же за этим по телу начинают появляться прыщики, которые быстро заполняются жидкостью и начинают зудеть. Спустя 8-10 часов они лопаются, затем покрываются корочкой и пропадают. Как правило, чем выше поднимается температура в первые сутки, тем большая поверхность кожи будет покрыта высыпаниями. В легких случаях продромальный период отсутствует, температура повышается незначительно или остается в пределах нормы, сопровождается небольшой сыпью.
Период высыпаний — сыпь стремительно распространяется по всему телу, не затрагивая, за исключением особенно тяжелых случаев, лишь ступни и ладони. Новые пузырьки появляются партиями каждые 1-2 дня в течение 4-8 суток (от 2 до 5 «волн»), после чего они начинают заживать.
Период выздоровления — начинает отсчет с момента появления последнего элемента. Новые папулы не появляются, старые лопаются и покрываются корочками, которые отпадают примерно через неделю после последних высыпаний.
Период восстановления — самый продолжительный, может длиться до года. Вирус ветряной оспы наносит ощутимый удар по иммунной системе, для ее восстановления нужно время. В этот период наблюдается пониженная устойчивость к различным вирусным атакам, в первую очередь, ОРВИ.
Профилактика ветряной оспы у взрослых
Перенесенная в детстве ветряная оспа обычно оставляет пожизненный иммунитет. Однако для лиц, не имеющих иммунных антител к вирусу ветрянки, особенно тех, кто относится к группе риска по развитию тяжелых форм болезни, существует возможность вакцинопрофилактики.
На территории России зарегистрированы вакцины «Варилрикс» и «Окавакс». Эти препараты можно применять и для экстренной профилактики ветряной оспы.
