Дисфункция билиарного тракта
Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Часть 1. Самое важное о холеретиках
Холеретики по классификации делятся на две группы: увеличивающие секрецию желчи и образование желчных кислот, а также увеличивающие секрецию желчи за счет водного компонента.
Первая группа — это препараты, в составе которых есть желчные кислоты. К таким холеретикам, помимо лиофилизированной желчи животных, относятся экстракты тканей печени, тканей поджелудочной железы и слизистых оболочек тонкого кишечника крупного рогатого скота, уголь активированный и экстракты лекарственных растений.
На заметку: холеретики с синтетическими желчными кислотами увеличивают объем вырабатываемой желчи, а препараты, содержащие желчь животных, — и стимулируют желчеобразование, и напрямую выполняют заместительную функцию [3].
Синтетические препараты, кроме желчегонного, оказывают еще и спазмолитическое, гиполипидемическое, антибактериальное, противовоспалительное действие, а также подавляют процессы гниения и брожения в кишечнике.
Холеретики растительного происхождения, к которым относятся кукурузные рыльца, пижма обыкновенная, почки берёзы, трава ландыша дальневосточного, корень куркумы, трава душицы, цветки бессмертника песчаного и др., повышают функциональную способность печени, уменьшают вязкость желчи, увеличивают секрецию желчи, увеличивают содержание в желчи холатов.
Наряду с усилением секреции желчи, большинство растительных холеретиков повышают тонус желчного пузыря и одновременно расслабляют гладкую мускулатуру желчных путей и сфинктеров Одди и Люткенса. Таким образом облегчается отток желчи.
Фитопрепараты, обладающие желчегонным действием, оказывают также существенное влияние на другие функции организма — нормализуют и стимулируют секрецию желез желудка, поджелудочной железы, повышают ферментативную активность желудочного сока, усиливают перистальтику кишечника при его атонии.
Вторая группа — средства, увеличивающие секрецию желчи за счет водного компонента (минеральные воды).
Минеральные воды делают желчь менее вязкой. Минеральные соли способствуют повышению коллоидной устойчивости желчи; а это, в свою очередь, указывает на сохранение холестерина в растворенном состоянии и профилактирует развитие желчнокаменной болезни [4].
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами [5]. Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.
Результаты и обсуждение
До приема препарата астеновегетативный синдром с наличием слабости, утомляемости и нарушения сна наблюдался у 44 % (n = 19) пациентов. Болевой синдром в виде дискомфорта ноющего характера и/или тяжести в правом подреберье отмечали 53,5 % (n = 23). Диспептический синдром, характеризующийся наличием тошноты, горечи во рту, отрыжки, изжоги, метеоризмом, выявлен у 67,4 % (n = 29).
В результате приема Гепабене у подавляющего большинства пациентов отмечено субъективное улучшение самочувствия на 14-й день лечения, у 2 (5,0 %) больных изменений самочувствия не наблюдалось. У 89,5 % (17 из 19) пациентов исчез астенический синдром, у всех больных купировались тяжесть и/или боль в правом подреберье, у 86,2 % (25 из 29) исчезли симптомы диспепсии (см. рисунок).
В исследовании доля больных с ИМТ > 25, но < 30 кг/м2 составила 85 % (n = 29), с ожирением 1-й степени (ИМТ – 30,0–34,9 кг/м2) – 15 % (n = 5). Проведенная терапия не вызвала достоверного снижения ИМТ. До лечения ИМТ составил 26,8 ± 1,0, после лечения – 24,3 ± 0,7 кг/м2 (р >0,05). При соблюдении рекомендаций относительно диетического питания и выполнения физических упражнений у 32 % (n = 11) пациентов отмечено снижение массы на 2 кг.
Таблица. Динамика биохимических показателей сыворотки крови на фоне лечения Гепабене.
При УЗИ органов брюшной полости у всех пациентов наблюдались увеличение размеров печени, повышение эхогенности ее паренхимы по сравнению с почкой, “яркая печень”, затрудненная визуализация сосудистого рисунка. Выраженность стеатоза у 11 (26 %) больных определялась как минимальная, у 22 (51,1 %) – как умеренная, у 10 (23,2 %) – как значительная. Увеличенная селезенка обнаружена у 8 (19 %) пациентов. Допплерография портального и селезеночного кровотока не претерпела существенной динамики. Изменения билиарной системы в виде нарушения функции ЖП и сфинктера Одди определялись у 72 % (n = 31) больных. При исследовании функции ЖП методом УЗИ у 12 (28 %) больных она была нормальной, у 17 (39,5 %) обнаружена гипокинетическая дискинезия, у 14 (33 %) – гиперкинетическая. По окончании курса лечения, согласно результатам УЗИ печени, достоверно значимо изменились только ее размеры: исходно они были увеличены и составили в среднем 187,0 ± 18,6 мм, а после лечения снизились до 143,4 ± 7,6 мм (р < 0,01) у 37 (86 %) пациентов. Наблюдалось снижение выраженности жировой инфильтрации печени, проявившееся в возможности визуализации сосудов у 8 (18 %) больных, появлении однородности структуры паренхимы печени у 13 (30 %), у 4 (9,3 %) пациентов отмечено уменьшение спленомегалии. По данным УЗИ, сократительная функция ЖП нормализовалась в 70 % случаев: у 11 (26 %) функция ЖП нормализовалась при его исходной гипотонии и у 8 (18,6 %) – при гипермоторной дискинезии.
Проведенное исследование показало, что переносимость препарата Гепабене хорошая. Из побочных эффектов терапии имели место нарушения дефекации (частота до 3 раз в сутки, кал кашицеобразный,необильный) у 5 пациентов (11,6 %); аллергическая реакция в виде кожного зуда зарегистрирована у 1 пациента, что потребовало отмены препарата.
Таким образом, лечение НАСГ с использованием растительного препарата Гепабене, обладающего комплексом клинических эффектов – восстановление функции гепатоцитов и нормализация оттока желчи, приводит к быстрому улучшению общего состояния больных, снижению выраженности клинических, объективных признаков заболевания, лабораторных и инструментальных показателей. Препарат эффективно восстанавливает моторно-эвакуаторную функцию билиарного тракта, хорошо переносится пациентами и может быть рекомендован для применения в комплексной терапии больных, страдающих НАСГ, особенно при сопутствующей патологии желчевыводящих путей.
Литература
1. Буеверов А.О. Неалкогольная жировая болезнь печени и неалкогольный стеатогепатит // Врач. 2006. № 7. С. 33–37.
2. Болезни печени и желчевыводящих путей: Руководство для врачей / Под ред. В.Т. Ивашкина М., 2002.
3. Винницкая E.В. Применение гепабене в лечении хронических гепатитов // Фарматека. 2004. № 19–20 (96). С. 91–96.
4. Вовк А.Н., Зайцева О.В., Федотов Н.Г., Бушуев С.Л. Эффективность применения препарата гепабене у детей с дисфункциональными расстройствами билиарного тракта //Педиатрия. 2003. № 5. С. 72–75.
5. Дягтерева И.И., Оседло Г.В., Скрыпник И.Н., и др. Обоснование применения Гепабене для лечения больных с хроническими гепатитами токсической этиологии и жировой дистрофией печени в сочетании с хроническими заболеваниями желчного пузыря // Сачасна гастроэнтерологiя. 2003. № 3. С. 51–54.
6. Ильченко Л.Ю. Гепабене в лечении гепатобилиарной системы у пожилых //Русский медицинский журнал. 2003. № 1. С. 24–27.
7. Ильченко А.А., Орлова Ю.Н. Применение гепабене у больных хроническим холециститом. Материалы 3-го росс. науч. форума “Санкт-Петербург – Гастро-2001” //Гастробюллетень. 2001. № 2–3. С. 39.
8. Ильченко Л.Ю., Егорова Е.Г. Неалкогольный стеатогепатит // Качество жизни. Медицина. 2007. № 4. С. 37–41.
9. Adams LA, Lymp JF, St. Sauver J, et al. The natural history of nonalcoholic fatty liver disease: a population — based cohot study. Gastroenteroligy. 2005;129(1):113–21.
10. Buglianesi E, McCullough AJ, Marchesini G. Insulin resistance: Ametabolic pathway to chronic liver disease. Hepatology. 2005;42:987–1000.
11. Feher J, Nemeth E, Lengyel G. Nonalcoholic stetohepatitis – is it a part of the metabolic syndrome? Arch Мed Sci 2005;1(1):37–47.
12. Gupte P, Amarapurkar D, Agal S, et al. Nonalcoholic steatohepatitis in type 2 diabetes mellitus. J Gastroenterol Hepatol 2004; 19:854–58.
13. Kojima H, Sakurai S, Matsumura M, et al. Cryptogenic cirrhosis in the region where obesity is not prevalent. J Gastroenterol 2006;7: 2080–85.
14. Marchesini G, Bugianesi E, Forlani G, et al. Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome. Hepatology 2003;37:917–23.
15. Neuschwander-Tetri BA, Сaldwell SH. Nonalcoholic steatohepatitis: summary of an AASLD Singl Topic Conference. Hepatology 2003;37:1202–19.
16. Ota T, Takamura T, Kurita S, et al. Insulin resistance accelerates a dietary model of nonalcoholic steatohepatitis Gastroenterology 2007;132:282–93.
17. Pagano G, Pacini G, Musso G, et al. Nonalcoholic steatohepatitis, insulin resistance, and metabolic syndrome: further evidence for an etiologic association. Hepatology 2002;35(2):
367–72.
18. Scheen AJ, Luycks FH. Nonalcoholic steatohepatitis and insulin resistance: interface between gastroenterologists and endocrinologists. Acta Clin Belg 2003;58:81–91.
19. Reid AE. Nonalcoholic steatohepatitis. Gastroenterology 2001;121:710–23.
20. Rotter V, Nagaev I, Smith U. Interleukin – 6 Induces Insulin Resistance in 3T3 – L1 Adipocytes
and Is, Like interleukin — 8 and Tumor Necrosis Factor – a, Overexpressed in Human Fat Сells from Insulin – resistant Subjects. Biol Chem 2003;278(46):45777–84.
21. Valenti L. Tumor necrosis factor – alfa promoter polymorphisms and insulin resistance in nonalcoholic fatty liver disease. Gastroenterology 2002;122:274–80.
22. Tang DC, et al. FA oxidation and signaling in apoptosis. Biol Chem 2002;383:425–42.
Особенности применения
Фенибут входит в схему лечения панических атак у взрослых и детей старше 8 лет. Этот препарат можно принимать только по рекомендации лечащего врача. Существует несколько схем применения:
- Взрослые люди принимают препарат при панических атаках и ВСД трижды в день через равные промежутки времени. Разовая доза составляет 250 мг фенибута, что соответствует одной таблетке препарата.
- Пожилые люди, возраст которых больше 65 лет, должны принимать не более 500 мг фенибута на протяжении суток. Это две таблетки препарата, одну из которых нужно принять утром, а вторую перед сном.
- Препарат помогает предотвратить неприятные симптомы, возникающие при морской болезни. Целесообразно принимать его незадолго до поездки. Если симптомы укачивания уже появились, Фенибут будет бесполезным.
- Для предупреждения приступов мигрени принимают по 250 мг препарата (1 таблетка) в сутки на протяжении 10 дней.
- Для лечения детей «Фенибут» применяют редко, но, если возникает такая необходимость, врач рекомендует принимать не более одной таблетки в сутки. Данное количество препарата нужно разделить на два приема.
Препарат не принимают на голодный желудок, таблетки запивают достаточным количеством воды.

Прием препарата должен осуществляться под контролем лечащего врача. «Фенибут» при ВСД принимает курсами, длительность которых не должна превышать 4 недель. Он не способен вызвать привыкания, поэтому прекращение его приема не связано с появлением новых неприятных симптомов.
Препарат достаточно хорошо переносится большинством людей, но, как и у других медикаментов, у него есть ряд противопоказаний.
«Фенибут» категорически запрещено использовать для лечения беременным женщинам, а также мамочкам, осуществляющих в данный момент грудное вскармливание. Если использование Фенибута в период лактации жизненно необходимо, то следует перевести ребенка на искусственные смеси. Фенибут легко проникает в грудное молоко, что может негативно сказаться на процессе развития головного мозга малыша.
Запрещено также использовать лекарство для лечения маленьких детей, принимать его можно только после достижения 8-летнего возраста. Противопоказанием к приему является недостаточность функционирования почек и печени, различные патологии кишечника и желудка, а также индивидуальная непереносимость отдельных компонентов препарата.
Побочные эффекты при лечении «Фенибутом» возникают редко, но все же могут наблюдаться рвота и тошнота, расстройства аппетита, боль в височной области головы и головокружения, нарушения функционирования почек и аллергическая реакция, проявляющаяся в виде кожной сыпи.
Препарат хорошо сочетается с большинством препаратов, используемых при лечении ВСД и психических расстройств, но о время лечения нужно полностью отказаться от употребления алкоголя. Спиртосодержащие напитки оказывают противоположное средству действие, что нивелирует его действие и негативно сказывается на самочувствии пациента.
ТОП препаратов для восстановления печени
В рейтинг препаратов, которые применяют в России для восстановления печени, входят следующие лекарства.
1. Карсил (Легалон, Форливер)
Экстракты расторопши, включая силимарин. Они незначительно стимулируют синтез белков, стабилизируют мембраны печеночных клеток (гепатоцитов), защищая их от повреждения. В инструкцию к применению указано, что препарат обладает антиоксидантными свойствами, усиливает восстановление тканей, тормозит процесс фиброза (замещение нормальной ткани на соединительную — рубцовую)⁴.
Однако механизм действия до конца не изучен, доказательная база сомнительная. В клинической практике эффективность сопоставима с эффектом плацебо.
Противопоказания и особые указания. Таблетки с экстрактами расторопши применяются в качестве вспомогательных лекарств при алкогольных, лекарственных гепатитах. Нельзя использовать их в качестве основного лечения. Умеренно усиливают выброс желчи, что может быть опасно при наличии камней в желчном пузыре.
2. Хофитол
Экстракт листьев артишока. Повышает антитоксические функции печени, стимулирует выработку нормальных ферментов и регенерацию тканей. Имеет выраженное желчегонное действие⁴.
Противопоказания и особые указания. Механизм действия изучен плохо, как и состав таблеток. Использование категорически запрещено при желчнокаменной болезни, острых заболеваниях печени и почек. В высоких дозах может вызывать диарею.
3. Гептрал
Адеметионин. Молекула, которая состоит из аминокислоты метионина и АТФ (источник энергии). В норме присутствует в тканях организма.
Адеметионин — эффективное лекарство для восстановления печени, которое увеличивает концентрацию глутатиона (природный антиоксидант) в клетках. При курсовом использовании способствует быстрому снижению биохимических показателей (АСТ, АЛТ) в крови, оказывает незначительное успокаивающее действие. Часто применяется при алкогольном и токсическом повреждении печени².
Противопоказания и особые указания. Клиническая эффективность остается спорной, поэтому исследования полезных свойств адеметионина продолжаются. Этот препарат не помогает в случае необратимых изменений (фиброз, цирроз).
4. Фосфоглив
Эссенциальные фосфолипиды. В теории восстанавливают мембраны клеток, оказывают антиоксидантный эффект. Но при приеме внутрь биодоступность низкая, то есть препараты могут вообще не попасть в печень.
Противопоказания и особые указания. Нормальная доказательная база отсутствует². Запрещен при беременности и антифосфолипидном синдроме.
5. Урсосан
Урсодезоксихолевая кислота. Улучшает текучесть желчи, предупреждает образование камней в желчном пузыре. Снижает токсичность желчных кислот по отношению к печеночным клеткам, принимает участие в иммунологической защите. Один из немногих гепатопротекторов с доказанной эффективностью⁵.
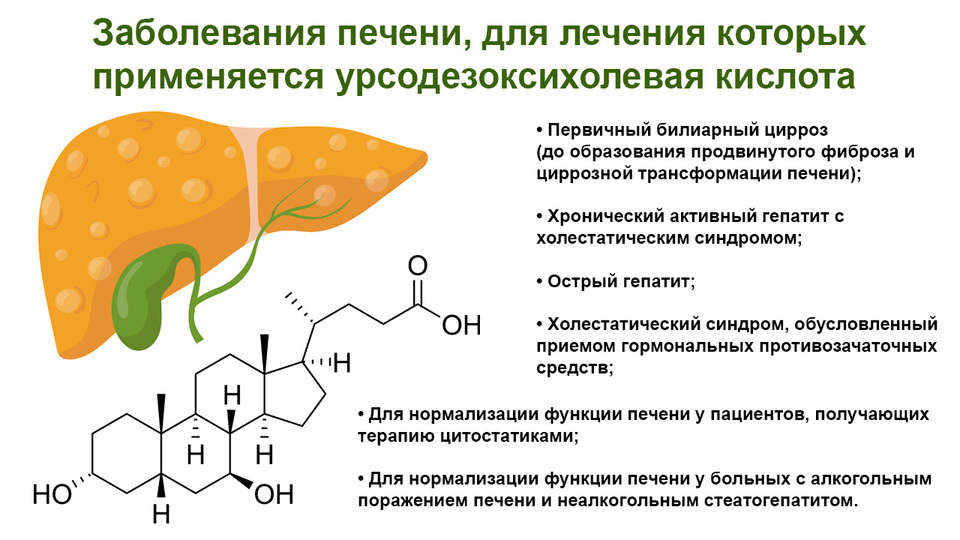
Рисунок 2. Заболевания печени и их лечение. Изображение: pch.vector / freepik.com
При длительном приеме может растворить мелкие камни в желчном пузыре. Показан при забросах (рефлюкс) желчи из двенадцатиперстной кишки в желудок, лечении первичного билиарного цирроза (компенсированного).
Противопоказания и особые указания. Ожидаемый побочный эффект от использования в правильно подобранных дозах — жидкий стул. Запрещен при острых воспалительных заболеваниях органов брюшной полости, кальцинированных камнях желчного пузыря, декомпенсации заболеваний печени и почек.
6. Гепа-Мерц
Орнитина аспартат. Связывает избыточный аммиак, который выделяется в большом количестве при тяжелом поражении печени (цирроз). Стимулирует обмен белков, выработку инсулина и соматотропного гормона. Увеличивает устойчивость клеток к действию повреждающих факторов².

Здоровая печень — здоровый мозг
Если уровень аммиака выходит из-под контроля, развивается печеночная энцефалопатия. У человека замедляются мыслительные способности, страдают когнитивные функции и внимание. В тяжелых случаях развивается кома. То есть для исправной работы головного мозга нужна здоровая печень.
Противопоказания и особые указания. Не подходит для лечения детей, женщин в период лактации и больных с тяжелой почечной недостаточностью.
7. Витамины группы В и Е
Универсальные защитники клеточных мембран, оказывают антиоксидантное действие. Рекомендуется поступление не в виде синтетических добавок, а из продуктов питания — растительных масел, свежих овощей, фруктов, орехов, семян².
Противопоказания и особые указания. На синтетические витамины нередко бывают аллергические реакции.
8. Метадоксил
Метадоксин. Усиливает метаболизм, выведение спиртов из организма, уменьшает токсическое воздействие этанола⁴. Используется при комплексном лечении алкогольной болезни печени. Лекарственная форма — таблетки. Дозу и кратность приема устанавливает врач.
Противопоказания и особые указания. Нельзя применять беременным и кормящим женщинам. Возможна индивидуальная непереносимость.

Лучшее средство для восстановления печени — здоровый образ жизни без необоснованного употребления лекарственных средств и БАДов. Печеночные клетки обладают колоссальными регенеративными способностями, им чаще всего не нужна дополнительная «помощь» в виде лекарств. Нередко именно отказ от избыточного количества фармацевтических средств улучшает состояние больного³.
9. Берлитион
Альфа-липоевая (тиоктовая) кислота. Природный антиоксидант, который часто применяют с целью детоксикации при отравлениях. Показан при алкогольной и диабетической полиневропатии.
Противопоказания и особые указания. Усиливает действие сахароснижающих средств, способствует уменьшению концентрации глюкозы в крови. Запрещен женщинам во время беременности и лактации, детям.
10. Реамберин
Меглюмина натрия сукцинат. Дезинтоксикационное средство для внутривенного капельного введения.
Противопоказания и особые указания. Запрещен при беременности, выраженном отечном синдроме, хроническом повреждении почек.
При алкогольной интоксикации печени больному могут назначить капельницы. Фото: tumsubin / freepik.com
11. Янтарная кислота
Входит в состав многих комбинированных гепатопротекторов (Цитофлавин, Ремаксол). Повышает энергетическое обеспечение печеночных клеток, их устойчивость перед повреждающими факторами.
Противопоказания и особые указания. Возможны аллергические реакции.
12. Обелива
Обетихолевая кислота. Применяется вместе с урсодезоксихолевой кислотой для лечения неалкогольной жировой болезни печени, первичного билиарного холангита, сахарного диабета. Одобрена Управлением по санитарному надзору США (FDA)⁵.
Противопоказания и особые указания. Запрещен при полной билиарной обструкции.
13. Ацетилцистеин
N-ацетил L-цистеин (NAC). Антидот при отравлении парацетамолом с доказанной эффективностью. Совместно с глюкокортикостероидами может назначаться при других лекарственных гепатитах.
Противопоказания и особые указания. Нельзя использовать в период кровотечения из язвы желудка и двенадцатиперстной кишки, легких, а также детям до 2 лет.
14. Преднизолон (и/или другие глюкокортикостероиды)
Применяется при аутоиммунных и алкогольных гепатитах, лекарственном поражении печени, эозинофилии. Нередко назначается в комбинации с цитостатиками (азатиоприн).
Противопоказания и особые указания. Имеет обширный список противопоказаний — от язвенной болезни до тяжелого сахарного диабета. Лечение проводят под наблюдением врача вплоть до достижения стойкой ремиссии, которую также нередко поддерживают гормонами.
15. Розувастатин (и/или другие статины).
Применяется больше в кардиологии как жизненно важный препарат для профилактики сердечно-сосудистых катастроф. С одной стороны, многие из статинов оказывают токсическое воздействие на печень, что нередко становится причиной замены таблеток. При этом их способность снижать количество «плохого» холестерина (ЛПНП, ЛПОНП) в крови приносит пользу в лечении неалкогольной жировой болезни печени. Если схема лечения НАЖБП подобрана правильно, статины приобретают свойства гепатопротектора⁵.
Противопоказания и особые указания. Не подходит для больных с непереносимостью лактозы, детям до 18 лет, беременным, кормящим женщинам, а также при тяжелом нарушении функций печени и почек.

Способность к быстрому самовосстановлению делает печень пригодной для обширной трансплантации. Она сможет полностью регенерировать даже, если останется всего 25% от ее изначальной массы³.
