Аппендицит у детей
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Аппендицит у ребенка – это состояние, вызванное воспалением аппендикса, расположенного в нижней части живота. Это одно из самых болезненных состояний, с которыми может столкнуться маленький ребенок. Аппендицит может встречаться в любом возрасте. По мнению большинства педиатрических специалистов, у детей данное состояние встречается чаще, чем у взрослых. Как определить аппендицит у ребенка? Следует знать признаки данного состояния или же обратиться к врачу для консультации при боли с правой стороны живота.
Патология развивается, когда аппендикс забивается твердым фекальным материалом, инородными предметами, образованиями или гельминтами. Боль обычно начинается вокруг пупка, а затем смещается в нижнюю правую часть живота, хотя она также может распространяться по всей брюшной полости. В это время происходит быстрое размножение бактерий. Летальность от острого аппендицита у детей составляет около 3,5% и не имеет тенденции к снижению, поэтому остается самой актуальной проблемой в детской хирургии (среди неотложных состояний).

Причины
Аппендикс является лимфоидным органом, в нем сосредоточено большое количество иммунных клеток, он помогает осуществлять иммунную защиту органов пищеварения. В среднем аппендикс имеет длину до 5-6см, толщину до 1 см. Отросток может располагаться как в классическом положении, отходя вниз от кишки в области правой подвздошной кости, так и лежать в других направлениях. Это важно в диагностике проявлений аппендицита.
Причин для воспаления аппендикса достаточно:
- закупорка его плотными каловыми массами,
- закупорка плотными фрагментами пищи (косточки, семечки, плотные куски пищи),
- разрастание тканей,
- увеличение лимфоидных зон, лимфоузлов с закупоркой просвета,
- тромбоз сосудов,
- проявления аллергии,
- инфекции кишечника,
- нахождение на жестких диетах, нерациональное питание,
- наследственная предрасположенность, стрессы, вредные привычки,
- переход инфекции с других органов (у женщин – с органов малого таза).
Диагностика аппендицита
Диагностику аппендицита осуществляет хирург. Сначала проводится сбор анамнеза и опрос пациента, а также визуальный осмотр с ощупыванием живота. В ходе обследования выявляются четкие симптомы, свидетельствующие о наличии заболевания. Также проводится ректальное обследование прямой кишки (пальцевое), исследование мочи и крови, УЗИ брюшной полости.
Если возникают сомнения, то врач может назначить лапароскопическое исследование. Особое внимание врачам нужно уделять беременным женщинам при диагностике аппендицита. В их случае признаки заболевания очень схожи с симптомами беременности: тошнота, рвота, боли в животе. У женщин также необходимо исключить гинекологическую патологию – острый аднексит, апоплексию яичника, внематочную беременность. С этой целью проводится консультация гинеколога, осмотр на кресле, УЗИ органов малого таза. У детей аппендицит дифференцируют с ОРВИ, детскими инфекциями, копростазом, заболеваниями мочевыводящей системы и ЖКТ.
Острый аппендицит следует дифференцировать от правосторонней почечной колики, острого холецистита и панкреатита, прободной язвы желудка и двенадцатиперстной кишки, дивертикулита, пищевой токсикоинфекции, кишечной непроходимости, правосторонней пневмонии, острого инфаркта миокарда. Поэтому в диагностически неясных случаях используются дополнительные методы – биохимические пробы крови, обзорная рентгенография легких и брюшной полости, ЭКГ, диагностическая лапароскопия.
Диагностика аппендицита
Диагностика аппендицита может быть затруднена, особенно, если у вас нет типичных симптомов. Так бывает примерно у каждого второго больного. Более того, иногда аппендикс может располагаться в необычном месте, например, в тазу, за толстой кишкой или печенью. Боль при аппендиците могут имитировать другие заболевания, например, инфекция мочевого пузыря или мочевыводящих путей, болезнь Крона или гастрит.
Врач расспросит вас о жалобах, осмотрит живот и проверит, усиливается ли боль при надавливании в области аппендикса (нижняя правая сторона живота). Если ваши симптомы соответствуют типичным признакам аппендицита, обычно этого достаточно, чтобы ваш врач с уверенностью мог поставить диагноз.
Дополнительные обследования при аппендиците
Если же ваши симптомы нетипичны, могут потребоваться дополнительные обследования и анализы, чтобы подтвердить диагноз и исключить прочие заболевания. Исследования при подозрении на аппендицит:
- анализ крови, чтобы проверить, борется ли ваш организм с инфекцией;
- анализ мочи, чтобы исключить другие заболевания, например, инфекцию мочевого пузыря;
- магнитно-резонансная томография (МРТ) или ультразвуковое исследование (УЗИ) — они очень хорошо зарекомендовали себя в диагностике аппендицита;
- тест на беременность для женщин.
Если ваш врач полагает, что произошел разрыв аппендикса, вас немедленно направят на лечение в больницу.
Формы аппендицита
Воспаление аппенд-отростка бывает острым и хроническим. Острый аппендицит может иметь разный характер воспаления:
- катаральный – характеризуется инфильтрацией стенок отростка, которая в течение суток переходит в гнойные изменения;
- флегмонозный – гнойное расплавление затрагивает всю толщу стенки отростка;
- флегмонозно-язвенным – на стенках появляются язвенные поражения;
- апостематозный – в стенках формируются небольшие множественные абсцессы;
- гангренозный – сопровождается некротическими изменениями тканей.
Хронический аппендицит может развиваться в первично-хронической, резидуальной (исход острого воспаления) и рецидивирующей формах. Вялотекущее воспаление приводит к деструктивным процессам в стенках, разрастанию грануляционной ткани, что чревато формированием спаечного процесса, образованием кист и других осложнений.
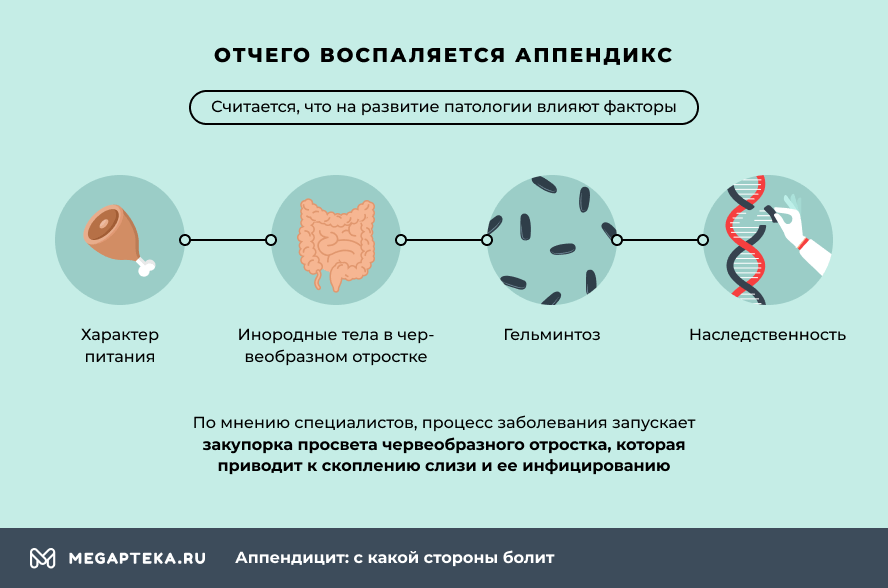
Отчего воспаляется аппендикс
Точно не известно, какова основная причина развития воспаления аппендикса. По мнению специалистов, запускает процесс закупорка просвета червеобразного отростка, которая приводит к скоплению слизи и ее инфицированию.
- Характер питания. В странах, где мясные продукты употребляются в больших количествах, отмечается более высокий уровень заболеваемости. Возможно потому, что избыточное потребление белка животного происхождения при дефиците пищевых волокон провоцирует нарушения в работе кишечника.
- Инородные тела в червеобразном отростке. В некоторых случаях воспаление вызывают косточки фруктов или непереваренные пищевые остатки. В большинстве случаев непереваренные остатки легко проходят по пищеварительному тракту. Но иногда более тяжелые инородные тела попадают в аппендикс из слепой кишки и остаются там, вызывая закупорку.
- Гельминтоз. Если в кишечнике обитают паразиты, они могут проникнуть в червеобразный отросток. Чаще это происходит у детей.
- Наследственность. Роль генетической предрасположенности пока изучена недостаточно. Но клинические наблюдения все же указывают на ее определенное влияние на развитие патологии.
Первые признаки
Воспалительный процесс в аппендиксе проходит несколько стадий, каждая из которых дает знать о себе различными признаками. В первые 12 часов возникает ноющая боль, охватывающая всю брюшину. Она может отдаваться к ребрам либо влево. В последующие 6 часов боль принимает схваткообразный характер и локализуется преимущественно в правой стороне брюшины. Эти первые признаки аппендицита у женщин дополняются новыми симптомами. Наблюдаются:
- напряжение брюшных мышц;
- тошнота, частая рвота;
- повышение температуры;
- плохой аппетит;
- непонятная общая слабость;
- расстройство стула;
- светлый налет на языке.
В последующие сутки болезнь приобретает еще более острый характер. Рвота не приносит облегчения. Поднимается высокая температура, наступает лихорадка. Боль усиливается в ночное время, а также при:
- смехе, кашле, глубоком вдохе;
- лежании на правом боку;
- резком вставании;
- подъеме правой ноги, руки;
- втягивании живота;
- пальпации.
Женский организм имеет свои особенности. Рядом с аппендиксом может находиться матка или иной половой орган, смещенный по разным причинам. Поэтому первичная ноющая боль, тошнота и прочие симптомы аппендицита у женщин схожи с синдромом, сопровождающим менструацию и некоторые гинекологические болезни. Зачастую они воспринимаются как привычные женские недомогания. Из-за чего упускается время.


К кому обратиться?
Беременной женщине при внезапном ухудшении самочувствия и появлении симптомов, похожих на признаки аппендицита (боль с правой стороны живота и прочие), необходимо обязательное тщательное обследование, причем как можно раньше. Это не тот случай, когда можно подождать пока «само пройдет». Диагностика аппендицита у беременных представляет определенные трудности и время работает против пациентки и ее ребенка. Не стоит сомневаться, удаляют ли аппендицит при беременности. Это состояние не является противопоказанием к аппендэктомии. А ее объем и, стало быть, последствия зависят от того, в какой стадии развития воспалительного процесса она будет сделана.
Весьма распространенным заблуждением является утверждение, что плод погибает или аномально развивается, если матери проводят общую анестезию. На самом деле риск появления аномалий развития у ребенка в результате перенесенного беременной им матерью хирургического вмешательства под наркозом ничтожно мал. Частота рождения детей с пороками развития у матерей, подвергшихся операциям с анестезией, сопоставима с частотой таких событий у женщин, которых не оперировали.
При диагнозе острый, а также хронический аппендицит в стадии обострения обязательно проводится экстренная операция по удалению аппендицита при беременности. По возможности стараются прибегнуть к лапароскопическому методу как наименее травматичному. Через маленькое отверстие в стенке брюшины вводится тонкая оптоволоконная телескопическая трубка (лапароскоп), транслирующая изображение внутренних органов на экран. Через другие отверстия-проколы вводят микроманипуляторы в наполненную углекислым газом брюшную полость, где под контролем лапароскопа происходит удаление воспаленного отростка слепой кишки. При данном методе минимизируются травмы тканей, кровопотери, отсутствуют спайки и внушительный шрам. Восстановительный период по сравнению с открытой операцией сокращается.
При классической операции делается разрез (до 10 см) в стенке брюшной полости, через который удаляют аппендикс. При необходимости обеспечить отток экссудата, оставляют небольшие отверстия, через которые выводят дренажные трубки. Хирургическое лечение при флегмонозном аппендиците, перитоните и других осложнениях предусматривает пред- и послеоперационную антибиотикотерапию (обычно цефалоспоринового ряда и аминогликозиды). При чистых операциях антибактериальные препараты не применяются.
В рамках лечебно-профилактических мер преждевременного родоразрешения беременным пациенткам назначаются лекарства, снижающие мышечный тонус матки и оказывающие седативное действие, например, магния сульфат либо суппозитории с папаверином. Физиотерапия в виде эндоназального введения тиамина гидрохлорида (витамина В1). Рекомендуется соблюдение послеоперационной диеты, могут назначаться препараты, улучшающие работу кишечника. Беременным после операции рекомендован более долгосрочный постельный режим, чем обычным пациентам.
После выписки домой из хирургического отделения беременных, перенесших аппендэктомию, ставят на диспансерный учет по угрозе преждевременных родов. Будущего ребенка причисляют к внутриутробно инфицированным, поэтому пристально следят за его развитием, состоянием амниотической оболочки и плаценты. При симптомах гипоксии плода или других осложнений беременности будущую мать направляют в стационар и принимают ряд необходимых терапевтических мер.
Если срок родов подошел в раннем постоперационном периоде, проводят профилактику против расхождения швов (тугое бинтование живота). Роженице дают полноценную анестезию, широко применяются спазмолитики. В процессе родоразрешения проводят непрерывную терапию, компенсирующую кислородную недостаточность у плода. Для уменьшения давления на стенку брюшины (профилактика расхождения послеоперационных швов) с целью ускорения процесса родов проводят эпизиотомию.
В любом случае (даже по прошествии длительного времени) послеоперационных рожениц ведут с большой осторожностью, предполагая возможные осложнения.
