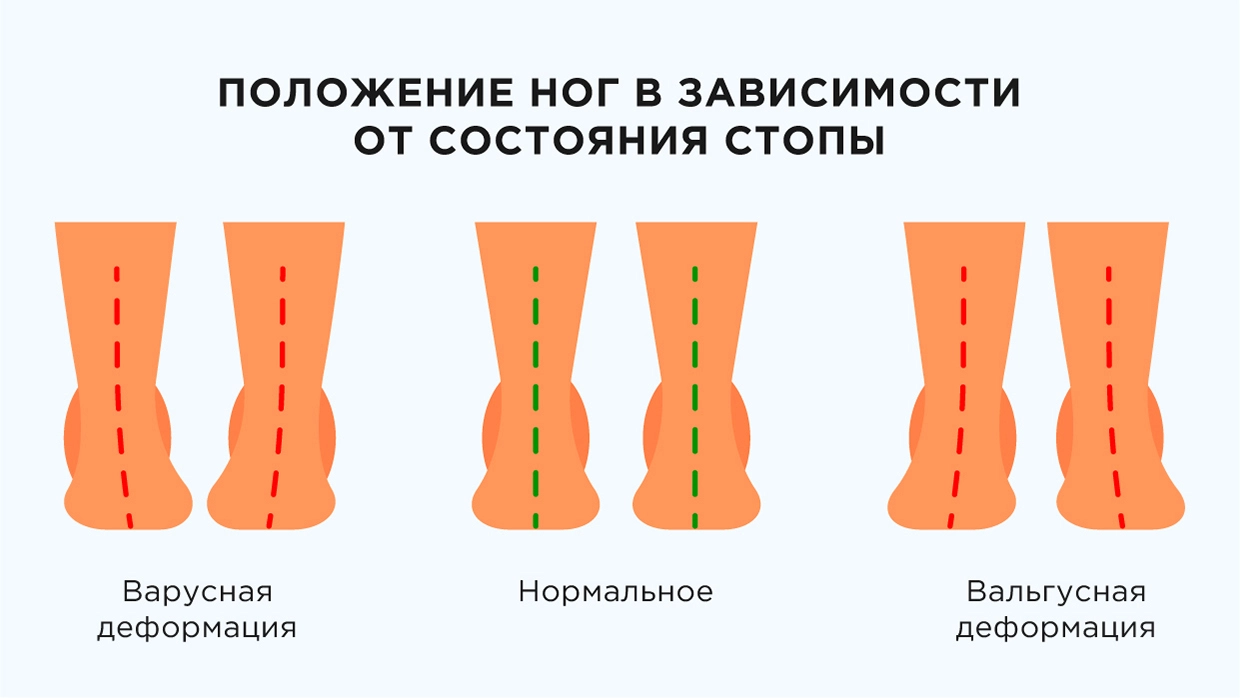
Вальгусная деформация
Наши стопы подвергаются очень высоким нагрузкам. Часто нагрузки на стопы превышают вес тела, например, во время бега или прыжков. Кроме выполнения поддерживающих и опорных функций, эти части нашего тела «вынуждены» постоянно адаптироваться к дорожному рельефу, темпу и характеру ходьбы, выдерживать удары и обеспечивать безопасность для всего скелета. Но даже при таких нагрузках стопы должны сохранять свои функции и служить устойчивой опорой, адаптироваться к поверхности и амортизировать вес. Однако это не только важнейшая, но и чрезвычайно чувствительная структура тела. Заложенное природой сложное анатомическое строение стопы призвано быстро и с минимальными усилиями корректировать положение тела и сохранять равновесие. К тому же это амортизатор, который защищает внутренние органы и позвоночник от сотрясений и ударов. Перекос таза, проблемы с осанкой, соматические дисфункции неблагоприятно воздействуют на все тело в целом и опорно-двигательный аппарат в частности. При нарушении баланса нагрузки неравномерно распределяются по стопам, суставы и связки перегружаются. Это становится причиной нарушения свода стопы повышенной утомляемости, болей, вальгусной деформации и ряда других нарушений.

Вальгусные деформации – одни из наиболее распространенных заболеваний стоп. Hallux valgus или просто «шишечка» пальца является не только эстетическим дефектом, который доставляет массу неудобств, особенно женщинам. Это также серьезная ортопедическая проблема, требующая пристального внимания и своевременного лечения. Очень важно, чтобы наши стопы были здоровыми, ведь они являются опорой для всего тела. Именно поэтому в клинике «Качество жизни» к лечению нарушения положения большого пальца применяется комплексный подход: в коррекции принимают участие остеопаты, врачи ЛФК, реабилитологи, психологи. Мы восстановим баланс тела, возвратим идеальный центр тяжести, поможем создать функциональный мышечный корсет. Комплексный подход к лечению позволит получить не только красивые пальцы, но также здоровое и правильно функционирующее тело. Без операций и лекарств.
Клиническая анатомия
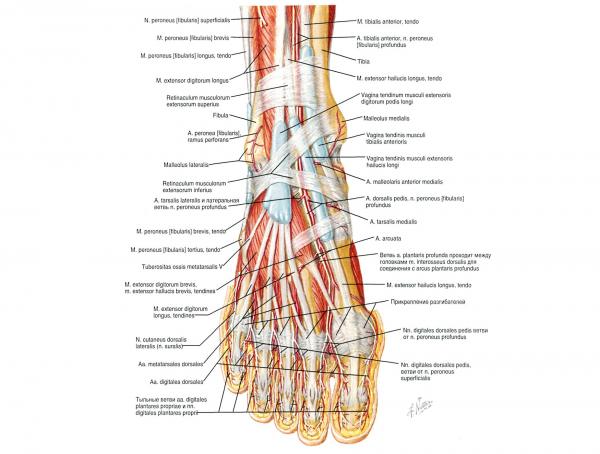
Hallux — это большой палец стопы. Он образован первой плюсневой костью, первой проксимальный фалангой и первой дистальной фалангой. Таким образом первый палец стопы образован тремя костями, вместо четырёх, как другие пальцы, которые имеют дополнительную кость — среднюю фалангу.
Первый палец имеет три синовиальных сустава. Первый сустав — это предплюсне-плюсневый сустав, располагающийся между медиальной клиновидной и первой плюсневой костями. Это малоподвижный сустав. Второй сустав — это плюсне-фаланговый сустав, который соединяет первую плюсневую кость и первую фалангу. Сустав осуществляет флексию и экстензию большого пальца и немножко отведение и приведение. Он укреплён связками (коллатеральная плюсне-фаланговая связка и плантарная плюсне-фаланговая связка). Межфаланговый сустав соединяет две фаланги большого пальца. Сустав способен выполнять флексию и экстензию, и также усилен связками (коллатеральная межфаланговая связка и плантарная межфаланговая связка).
Кроме того, существуют две сесамовидные кости, которые взаимодействуют с первой плюсневой костью. Эти сесамовидные кости защищают сухожилия, которые к ним прикрепляются, но главной их функцией является является усиление мышц, посредством создания рычага.
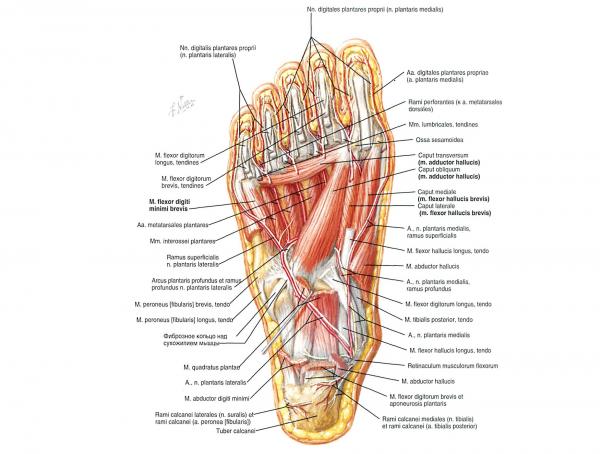
Другие структуры: передняя большеберцовый мышца, длинный разгибатель большого пальца, длинная малоберцовая мышца, длинный сгибатель большого пальца стопы, короткий разгибатель большого пальца, мышца отводящая большой палец, короткий сгибатель большого пальца, мышца отводящая большой палец, тыльные межкостные мышцы стопы, подошвенный апоневроз.
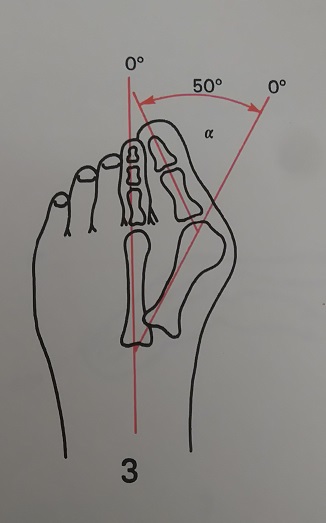
Угол, образованный линиями, одна из которых проходит вдоль проксимальной фаланги, а другая вдоль плюсневой кости, известен как угол отклонения большого пальца. Значение меньше 15° градусов считается нормальным. Угол более 20° и более указывает на патологию. Тяжелый случай — это когда угол составляет 45-50°
Хирургические подходы для лечения «шишек»:
Для устранения вальгусной деформации первого пальца стопы в «СМ-Клиника» используются корригирующие остеотомии. Данные операции позволяют избавиться от деформации и сохранить сустав. Недостаточно спилить «шишку», необходимо устранить деформацию I плюсневой кости с фиксацией фрагментов специальными винтами-скобами.
Пациенты начинают ходить самостоятельно на следующие сутки с момента операции в специальной послеоперационной обуви – туфлях Барука. После операции в стационаре пациент проводит не более 2 дней. За это время проводятся адекватное обезболивание, антибиотикотерапия, перевязки, лечебная физкультура, физиопроцедуры.
Если Вы ощущаете боли в больших пальцах ног, обращайтесь в «СМ-Клиника» на ул. Клары Цеткин за современным хирургическим лечением!
Узнать подробности, записаться на прием специалиста или вызвать врача на дом вы можете по телефону +7 (495) 292-39-72
Продольное плоскостопие
Когда про призывника говорят, что его не взяли в армию из-за плоскостопия, то чаще всего имеют в виду именно эту деформацию. Уплощается продольный свод стопы, приводит к ее распластыванию, формированию плоско-вальгусной стопы. При беге и прыжках она не может выполнять рессорные функции.
За время военной службы могут разрушиться вышележащие суставы — именно поэтому молодых людей с такой патологией не берут в армию.
Здесь затронуто больше костей и суставов, поэтому операция серьезнее, чем при поперечном плоскостопии. Больше времени требуется ходить на костылях и иногда даже в пластиковом гипсе — до трех месяцев. Такие операции проводятся реже, способы их выполнения более индивидуальны.

Вальгусная деформация стоп и ее последствия:
- Возникновение косолапости;
- Прогрессирование плоскостопия (плоско-вальгусные стопы);
- Развитие артрозов и артритов голеностопного сустава;
- Формирование Х образных ног;
- Развитие косо-скрученного таза;
- Нарушение осанки и дальнейшее развитие сколиоза;
- Жалобы на регулярно возникающие боли в ногах.
- Родители должны следить за состоянием ног ребенка. Необходимо обращать внимание на походку;
- Профилактическое посещение врача ортопеда исключит дальнейшее развитие ортопедической патологии: плоскостопие, дисплазия тазобедренных суставов, кривошея;
- Для правильного формирования ног, нужна постоянная тренировка мышц и связок стопы. Слабые связки не в состоянии поддерживать вес тела;
- Выполнение комплекса упражнений ЛФК при плоскостопии;
- Проводить сеансы медицинского массажа не реже двух раз в год;
- Ношение правильной, удобной обуви – важное условие в профилактике плоскостопия. Не нужно экономить на этом предмете детского гардероба;
- Следует позволять ребенку ходить по жесткой траве, камням, песку. Ходьба по неровным поверхностям раздражает рецепторы стопы и заставляет работать мышцы и связки;
- Необходимо приобрести массажный ортопедический коврик и балансировочную подушку, которые оказывают благоприятное воздействие на ступни малыша, тренируют мышцы.
Особенности развития сводов стопы или что такое плосковальгусная стопа
Начнем с того, что ребенок появляется на свет с физиологически уплощенной ступней, а своды стопы, выполняющие важнейшую функцию правильной установки тела и амортизации при ходьбе, формируются значительно позже по мере развития функции передвижения (пребывание в вертикальном положении, ходьба, бег, прыжки).
Формирование сводов стопы происходит постепенно. Это достаточно длительный процесс, который занимает больше 10 лет. При этом могут быть индивидуальные отклонения, которые не следует считать патологией.
Кроме того, у детишек ясельного возраста естественная выемка заполнена жировой тканью, поэтому подошвенная сторона ступни малыша выглядит плоской, так что обнаружить патологию можно либо на рентгеновском снимке, либо при осмотре у опытного врача-ортопеда.
Так что преимущественное большинство врачей считает, что о плоскостопии можно говорить лишь при достижении ребенком возраста 5 лет, когда можно без особого труда заметить отставание в формировании свода стопы и вальгусное искривление ножек.
В результате такого подхода появился такой диагноз как плосковальгусная стопа – так называют вальгусную деформацию стопы у ребенка в дошкольном возрасте. При этом учитывается, что своды стопы у ребенка формируются вплоть до 12-лет. Так что в этом нежном возрасте можно без проблем исправить деформацию, если предпринять соответствующие меры.
Между тем, как свидетельствуют отзывы на форумах, многие заботливые мамы начинают профилактику плоскостопия буквально с пеленок. Насколько оправдана подобная практика? В каком возрасте уже можно установить диагноз плосковальгусной стопы? И когда лучше всего начинать лечение?
Прежде всего, следует отметить, что сроки установления диагноза и врачебная тактика во многом зависят от причины, вызвавшей возникновение недуга.
Хирургические методы лечения косточки на ноге
Есть уже давно знакомый и довольно травматичный метод коррекции косточки, также существует более современный метод без болезненной реабилитации.
Довольно часто предлагается классическая операция со смещением искривленной кости и последующим закреплением ее правильной позиции с помощью пластин, винтов и других фиксаторов. После такой операции пациент обычно ограничен в движении на протяжении нескольких недель. Также важно понимать, что после подобного вмешательства на стопе останется рубец.
Один из современных методов — микроинвазивная коррекция. Такая операция производится сквозь точечные надрезы (после них не остается рубцов и швов). Затем пациенту накладывается фиксирующая повязка, которая закрепляет стопу в правильном положении. Одно из важнейших отличий этого метода — человек может ходить самостоятельно с первого дня.
Для предотвращения рецидива нужно носить правильную обувь и следить за нагрузкой на стопы.
Прогноз и профилактика
При легких формах патологии и своевременно начатом лечении в большинстве случаев происходит восстановление полноценного функционала стопы. В запущенных ситуациях, когда ребенок страдает от тяжелой степени заболевания, а соответствующая терапия не проводится или выполняется в недостаточном объеме, риск дальнейших повреждений многократно возрастает вплоть до наступления инвалидности.
В качестве мер профилактики вальгусной деформации стоп у ребенка специалисты рекомендуют:
- не игнорировать плановые УЗИ во время беременности и профилактические ортопедические осмотры малыша;
- подбирать ребенку обувь из качественных, натуральных материалов с плотным супинатором, хорошо фиксирующим ступню при ходьбе;
- не ставить грудных детей на ножки, не стимулировать хождение и не использовать ходунки до момента, пока ребенок самостоятельно не освоит прямохождение;
- обеспечивать малышам адекватную физическую нагрузку, общее закаливание организма;
- проводить профилактику рахита с помощью приема витамина D;
- организовать ежедневные прогулки на свежем воздухе;
- обеспечивать детям полноценный рацион питания и здоровый, достаточный сон.
Для предупреждения врожденной формы патологии будущим мамам необходимо внимательно относится к своему здоровью, избегая переохлаждения и контакта с носителями инфекционных заболеваний, отказавшись от курения, приема алкоголя и нерационального использования лекарственных средств.
Узнать подробнее о том, как лечить и предотвратить вальгусную деформацию стоп у ребенка, а также пройти профилактический осмотр и необходимый курс терапии можно в клинике «СМ-Доктор». Прием заявок от пациентов ведется круглосуточно на сайте и по телефону.
Врачи:

Детская клиника м.Войковская (Клары Цеткин)
