Кератома: симптомы, лечение, профилактика
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Источники патологии
Основной первопричиной формирования комедонов считается повышенная жирность кожного покрова или себорея. Усиленная работа сальных желез провоцируется:
нарушениями эндокринного отдела;
неверно подобранным рационом – преобладание жирной пищи оказывает влияние на кожу;
лекарственными препаратами – отдельные средства, включая стероидные гормоны, вызывают временную дисфункцию эндокринного отдела;
наследственностью – склонность к формированию комедонов считается генетически обусловленной;
заболеваниями ЖКТ – гастриты, язвы становятся источники развития патологического состояния.
Нарушения наблюдаются у подростков и беременных женщин из-за проблем с гормональным равновесием. Комедоны возникают при несоблюдении правил личной гигиены.
Как часто можно делать процедуру удаления черных точек?
Тут все, конечно, индивидуально. В зависимости от типа кожи и ежедневного ухода у всех по-разному закупориваются поры. Например, обладательницы жирной и комбинированной кожи могут удалять черные точки раз в неделю, а вот тем, у кого кожа сухая или чувствительна, стоит делать чистку лица не чаще 2 раз в месяц.
Удаление черных точек с помощь скраба домашнего приготовления. Вам понадобиться простое туалетное мыло, желательно детское, ватные тампоны и мелкая соль. Сначала намыльте те участки кожи, где у вас есть черные точки до образования густой пены. Ватный тампон смочите водой и опустите в емкость с солью. Теперь аккуратными круговыми движениями массажируйте кожу. Делать это необходимо аккуратно, чтоб не поцарапать и не травмировать тонкую кожу лица. Теплой водой смойте с лица мыло и соль, промокните кожу сухим хлопчатобумажным полотенцем и нанесите увлажняющий крем. Такая методика также станет отличной профилактикой появления камедонов и поможет в поддержании кожи молодой и упругой.
Вы можете купить в косметическом магазине полоски для удаления черных точек, можете посещать косметолога, но всегда помните о том, что только грамотная профилактика поможет свести эту проблему на нет. Во-первых, никогда не ложитесь спать с макияжем, ведь ночью кожа должна отдыхать, а тональный крем, пудра и тени будут забивать поры и препятствовать восстановлению кожи. Во-вторых, включите в свой ежедневный уход тоники, которые стягивают поры. Таким образом, кожа будет менее подвержена появлению черных точек.
Тоники можете купить в любом магазине. Следите за тем, чтоб продукт был сделан на основе натуральных ингредиентов. Отдайте предпочтение тоникам с шалфеем, календулой или ромашкой. Исключите из своего рациона жирное мясо, сладости и мучное. Эти продукты нарушают работу сальных желез и могут привести к появлению не только камедонов, но и угрей. Следите за тем, что вы едите, ведь это очень важно не только для вашей внешности, но и для здоровья.
— Вернуться в оглавление раздела «Дерматология»
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Когда нужно обращаться к врачу за лечением?
В большинстве случаев просянка безвредна, доставляет только эстетические неудобства. Угри формируются постепенно, без дискомфорта и воспалений. Могут наблюдаться в виде отдельных узелков, но чаще представляют собой россыпь с локализацией на веках, висках, в Т-зоне. Так как кисты плотно закупорены и не имеют контакта с окружающей средой, они сохраняют свои размеры. Но при нарушении целостности, попадании патогенных микроорганизмов может развиться воспаление с гнойничками.
Милиум легко распознается врачом-косметологом визуально. Но в некоторых случаях его нужно дифференцировать от фибромы, плоской ксантомы, гамартомы век.
Уходовые процедуры
Помимо пилингов, в лечении угревой болезни активно используются профессиональные уходовые препараты:
- линия профессиональных средств от IMAGE Skincare (США) для очищения и лечения проблемной кожи.

Она предназначена для избавления от прыщей с первой по четвертую степень, а также для профилактики их возникновения при жирной проблемной коже. Используется для комплексного лечения угрей, т.к. не только нормализует работу сальных желез, но и оказывает мощное противовоспалительное и бактерицидное действие.
Основные действующие вещества — салициловая и гликолевая кислоты. Очищают и отшелушивают поверхностный слой кожи, уменьшают очаги воспаления и выработку кожного сала, оказывают выраженное антимикробное действие;
- уходовая линия от Juliette Armand (Греция). Высокотехнологичная профессиональная косметика на основе AHA кислот и экстрактов растений.
Гликолиевая кислота — идеальное средство от прыщей даже в тяжелых формах. Устраняет главную причину их появления — закупорку сальных протоков. Очищает и отшелушивает кожу, борется с гиперкератозом, выравнивает рельеф, улучшает цвет лица.
Молочная кислота, действуя аналогичным образом укрепляет защитный барьер и отбеливает. Производит успокаивающее, противовоспалительное и увлажняющее действие.
Экстракты лекарственных растений успокаивают, отбеливают, препятствуют возникновению новых воспалений, смягчают и увлажняют кожу;
- инновационная косметика от DIEGO DALLA PALMA PROFESSIONAL (Италия). Новый взгляд на уход за проблемной кожей. Основные ингредиенты:
Bakuchiol ACN — современный аналог ретинола, не обладающий его недостатками. Эффективен как для проблемной, так и для увядающей кожи, не вызывает раздражения. Обладает мощным противовоспалительным действием, нормализует работу сальных желез.
Пробиотики молочнокислых бактерий — борются с патогенной микрофлорой, вызывающей заболевания кожи. Создают защитный барьер от ее проникновения.
Салициловая кислота — отшелушивает отмершие клетки кожи, обладает очищающими и антибактериальными свойствами. Устраняет темные пятна от угрей и постакне.
Если вас беспокоит состояние кожи, вы хотите задать вопрос или записаться на прием, звоните по телефону 8 (383) 247-89-40, с 9-00 до 21-00. Мы работаем без выходных.
Причины появления угревой болезни
Считается, что проблема прыщей на лице касается в основном людей молодых — до 25 лет. Однако вопросом — чем лечить прыщи — сегодня задаются люди и в более старшем возрасте. А всё дело в том, что не только лишь переходный возраст может стать причиной возникновения угревой болезни.
Итак, основные причины появления прыщей на лице:
1. Генетическая предрасположенность. Тщательно собранная статистика говорит, что более половины пациентов с прыщами получили их по наследству. Это подтверждается ещё и тем, что у большинства имеются близкие родственники со схожим проявлениями акне.
2. Проблемы с гормональным фоном. Часть гормонов имеют прямое отношение к выработке кожного сала. Поэтому когда случаются гормональные сбои, то это часто сказывается на объёме кожного сала и, как следствие, на чистоте кожи. К слову, пубертат — это далеко не единственный период в жизни человека, когда гормоны, что называется, играют. В этом плане женщинам повезло меньше: ведь даже после переходного возраста бывают периоды с проблемами в гормональном фоне: во время беременности, менопаузы и т.д.
3. Гиперкератоз. За этим красивым словом прячется банальный сбой в делении клеток кожи. В норме клетки кожи делятся и отмирают с примерной одинаковой скоростью. Однако при гиперкератозе баланс нарушается, деление увеличивается, а отшелушивание ороговевших клеток замедляется. Появление прыщей, как правило, вызывает фолликулярный гиперкератоз — это вышеуказанные нарушения, но происходящие на глубине волосяных фолликулов.
4. Болезни органов желудочно-кишечного тракта. Казалось бы, где находится кожа, а где — желудочно-кишечный тракт. Однако, согласно многочисленным исследованиям, состояние кишечной микрофлоры, как и самих органов ЖКТ, могут влиять на уровень иммунной защиты в ответ на воспалительные процессы в коже (впрочем, как во всём организме). При этом обнаружена связь между акне и приёмом пищи. Так, признаки угревой болезни часто появляются в ответ на богатую углеводами пищу: шоколад, фастфуд, белый хлеб и прочие чипсы со снеками.
5. Сбои иммунной защиты. В нормальном состоянии иммунная защита человека подавляет размножение бактерий, ответственных за воспалительные процессы в коже. Например, Propionibacterium acnes. При сбоях иммунитета эти бактерии не получают необходимого иммунного ответа, вызывая патологическое воспаление.
6. Косметика. В первую очередь речь идёт о некачественной косметике, имеющей в своём составе жиры. Они способствуют закупорке пор и образованию комедонов.
7. Климат. Особенно это касается влажного климата с высокой температурой, так как они способствуют более активной выработке кожного сала, что может привести к закупорке протоков.
8. Работа в неблагоприятных условиях. Называя этот пункт, в большинстве случаев имеют в виду токсические производства: нередко они способствуют возникновению кератоза кожи и фолликулов. Кроме того, сюда же можно отнести и работу в запыленных помещениях. Так как пыль и другие мелкие частички быстро забивают поры, препятствуя естественному процессу выведения кожного сала.
9. Некоторые препараты. Ряд лекарств имеет в качестве побочного эффекта появление акне. Поэтому чтобы в дальнейшем не искать методы лечения прыщей на лице, следует внимательного читать инструкции к принимаемым препаратам. Благо, добросовестные производители указывают все выявленные побочные эффекты.
10. Гигиена. Любопытно, что сюда можно отнести как несоблюдение правил гигиены, так и их чрезмерное выполнение. С первым пунктом всё понятно: на грязной коже быстрее образуются комедоны из-за закупорки выводящих протоков. Если же слишком часто мыть кожу, то возможно ухудшение её состояния. Это связано с тем, что частое применение антисептиков, мыла, антибиотиков снижает количество полезных микроорганизмов, которые не дают пропионовым бактериям быстро размножаться.
11. Выдавливание прыщей. Почему-то в настоящее время популярно мнение, что простое выдавливание — это оптимальный способ лечения прыщей угрей и на лице. На деле же часто получается противоположный эффект: повреждения кожи, которые неизбежны при выдавливании, способствуют проникновению инфекции более глубоко в кожные покровы.
Пиодермия у взрослых и детей

Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
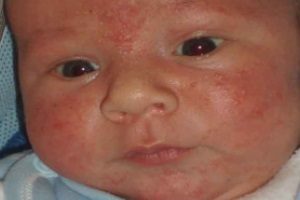
Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.

Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
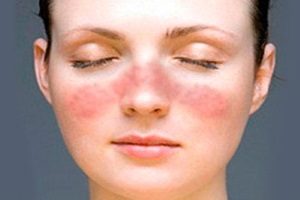
Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
