Чем лечат коронавирус: 8 перспективных препаратов
Как сообщил РБК Виктор Малеев, советник НИИ эпидемиологии Роспотребнадзора, пока в мире не созданы эффективные средства и для лечения коронавируса врачи применяют комбинации существующих. Каких именно, Минздрав уточнил в списке рекомендованных препаратов. В их число вошли гидроксихлорохин, интерферон, лопинавир и ритонавир.
В начале сентября Минздрав выпустил обновленную, восьмую версию рекомендаций по профилактике, диагностике и лечению новой коронавирусной инфекции COVID-19. Доступная инфографика опубликована на сайте министерства.
Как отмечают эксперты, для профилактики коронавируса можно использовать препараты умифеновир, рекомбинантный интерферон альфа (ИФН-α). После контакта с зараженным SARS-CoV-2 нужно принимать гидроксихлорохин.
Материал прокомментировала и проверила Поленова Наталья Валерьевна, кандидат медицинских наук, семейный врач, кардиолог, детский кардиолог, диетолог GMS Clinic.

Исторические данные
Малярия (итал. mal — плохой, aria — воздух) известна с древних времен (за 2000 лет до н. э.). Плазмодии —возбудители малярии выделены в 1880 г. французским врачом Лавераном. Специфическое лечение малярии хинной корой впервые начали применять в XVII веке; в XIX веке из хинной коры был выделен хинин. В конце XIX века Росс установил, что малярия передаётся через укус комара Anopheles. В текущем столетии были синтезированы специфические препараты по лечению малярии.
Возбудителями малярии являются четыре вида плазмодиев (паразитических одноклеточных организмов). Малярийные плазмодии имеют двух хозяев: человека и комара. Жизненный цикл малярийных паразитов осуществляется бесполым размножением в организме человека (шизогония) и половым развитием в организме комара (спорогония). При укусе заражённой самки комара в организм человека попадают спорозоиты. Лимфо- и гематогенным путём они заносятся в клетки печени, где в результате размножения образуются тканевые мерозоиты, которые проникают в эритроциты крови. Здесь они превращаются в шизонты, которые многократно делятся на мерозоиты. При разрушении эритроцитов мерозоиты попадают в кровь и снова внедряются в эритроциты. Начинается новый цикл бесполого размножения. После 2-3 циклов шизогонии часть мерозоитов трансформируется в половые клетки — гаметы — женские и мужские, которыми заражаются самки комара. Длительность эритроцитарного цикла шизогонии зависит от вида плазмодия — 48 и 72 часа. Половое развитие происходит в организме комара. С кровью больного гаметы поступают в желудок комара. Мужские половые клетки соединяются с женскими и превращаются в зиготы, затем оокинеты, которые внедряются в стенку желудка, где образуются ооцисты, содержащие спорозоиты. Ооцисты разрываются, и спорозоиты попадают в полость тела, затем в слюнные железы комара, а со слюной при укусе человека — в его кровь. Половой цикл развития плазмодиев осуществляется только у самок комаров, так как только самки являются кровососущими; мужские же особи питаются растительными соками.
Кто подвергается риску?
Группы населения особого риска включают следующие:
- Дети раннего возраста: в районах устойчивой передачи инфекции, дети, у которых еще не развился защитный иммунитет против самых тяжелых форм этой болезни.
- Не имеющие иммунитета беременные женщины: малярия приводит к большому числу выкидышей (до 60% в случаях инфекции P. falciparum), а показатели материнской смертности составляют 10-50%.
- Частично иммунизированные беременные женщины: в районах с высоким уровнем передачи инфекции малярия может приводить к выкидышам и рождению детей с низкой массой тела, особенно в случаях первой и второй беременностей. По оценкам, в результате малярийной инфекции матерей во время беременности ежегодно умирает 200 000 детей грудного возраста.
- ВИЧ-инфицированные беременные женщины с частичным иммунитетом: в районах с устойчивой передачей инфекции эти женщины подвергаются повышенному риску заболевания малярией во время всех беременностей. К тому же, в случаях малярийной инфекции плаценты существует повышенный риск передачи ВИЧ-инфекции от матерей новорожденным.
- Люди с ВИЧ/СПИДом
- Лица из неэндемичных районов, совершающие международные поездки в связи с отсутствием у них иммунитета.
- Мигранты из эндемичных районов и их дети: живущие в неэндемичных районах и возвращающиеся в свои родные страны с тем, чтобы навестить друзей и родственников, эти люди также подвергаются риску в связи с ослабевающим или отсутствующим иммунитетом.
Наиболее тяжёлой формой заболевания является тропическая малярия.
Поскольку болезнь уже в первые дни может принять опасное для жизни течение, необходимо максимально раннее выявление и лечение этой формы малярии. Социальная напряженность, политическая нестабильность и массовая трансграничная миграция населения привели к стойкому присутствию тропической малярии в Таджикистане и способствует учащению завоза тропической малярии в Россию.
Инкубационный период составляет 8 — 16 дней. Продромальный период отмечается
обычно у неиммунных больных и проявляется головной болью, миалгиями, познабливанием, тошнотой, поносом. Длительность этого периода — от нескольких часов до нескольких дней. Через несколько дней после начала лихорадочного периода начинаются типичные пароксизмы. Особенностями пароксизмов при тропической малярии являются их малая продолжительность и выраженный озноб. Температура быстро достигает 39 — 40 0 С и держится 12-24 ч. Возможна постоянная лихорадка. Уже после первых приступов малярии развивается анемия, которая при тропической малярии более выражена, чем при других формах. Увеличение печени и селезенки отмечается обычно через неделю. В эти же сроки возможно появление желтухи и гиперферментемии.
Летальность при тяжелой тропической малярии колеблется от 10 до 40 %.
Церебральная малярия является наиболее частым осложнением тропической малярии. В ее течении различают стадии сомноленции, сопора и комы. Острая почечная недостаточность является самостоятельной формой злокачественной малярии, но может сопутствовать и другим осложнениям тропической малярии. Выраженные изменения в почках, иногда с некрозом канальцев, приводят к развитию олигурии и анурии.
Лабораторная диагностика
Для подтверждения диагноза необходимы учет географического анамнеза и лабораторная диагностика: исследование препаратов крови — толстых капель и мазков у больных с подозрением на малярию. У пациентов группы риска необходимо исследовать кровь после возвращения из эндемических регионов при любом повышении температуры тела.
Профилактика Вакцины от малярии. В настоящее время лицензированных вакцин от малярии или от каких-либо других паразитов человека нет. На наиболее продвинутых стадиях исследования находится вакцина против P. falciparum, известная как RTS,S/AS01. В настоящее время эта вакцина оценивается в рамках крупного клинического испытания в 7 странах Африки.
Комплексная система мероприятий по борьбе с малярией, включает следующие направления:
- Выявление и лечение больных и паразитоносителей;
- Борьба с переносчиком;
- Защита от укусов комаров;
- Химиопрофилактика.
Показания к исследованию крови на малярию:
- температурящие лица и предъявляющие жалобы на недомогание и озноб, проживающие или прибывшие из эндемичных районов;
- температурящие лица с неустановленным диагнозом в течение 5 дней, в эпидсезон малярии — в первые 2 дня;
- при заболеваниях с продолжающимися подъемами температуры, несмотря на проводимое в соответствии с установленным диагнозом лечение;
- реципиенты при повышении температуры в течение ближайших трех месяцев после переливания крови;
- лица, имеющие в анамнезе заболевание малярией в течение последующих трех лет при любом заболевании с повышением температуры выше 37°С;
- граждане, прибывшие из стран Африки, Азии, Южной и Центральной Америки — по клиническим показаниям;
- лица с увеличенной печенью и селезенкой, желтушностъю склер и кожных покровом, анемией неясной этиологии.
К группам повышенного риска относятся лица, прибывшие из эндемичных по малярии местностей.
У всех лиц, подозрительных на малярию, собирают анамнез, берут толстую каплю и мазок крови (по 2 препарата), доставляют в лабораторию для исследования их в тот же день.
Все положительные и 10% от общего числа просмотренных препаратов не реже 1 раза в месяц направляются для контрольного исследования в Управление Роспотребнадзора.
Лечение выявленных больных или паразитоносителей проводится в стационаре. Повторные исследования крови проводят на 4-й день лечения и перед выпиской из стационара.
Переболевших берут на диспансерный учет на три года и обследуют на малярию при любом повышении температуры.
Борьба с переносчиками является основным способом снижения уровня передачи малярии в отдельных сообществах. Это единственное мероприятие, которое может снизить передачу малярии с очень высоких уровней практически до нуля.
В разнообразных условиях эффективны два вида борьбы с переносчиками:
- обработанные инсектицидом противомоскитные сетки;
для борьбы с окрыленными комарами проводится обработка жилых и нежилых помещений инсектицидами длительного остаточного действия, а также использование инсектицидных аэрозольных баллонов.
Важное значение имеют санитарно-гидротехнические мероприятия, такие как осушение водоемов, надзор за санитарным состоянием водоисточников и др.
Важной мерой личной профилактики в эндемичных по малярии местностях является защита от нападения комаров. Для этого нужно соблюдать следующие рекомендации во время пребывания в очаге:
- одеваться в плотную, максимально закрытую светлых тонов одежду при выходе из дома после заката солнца;
- на открытые участки тела наносить репелленты (диаэтилтолуамид или диметилфталат);
- спать в засетченной комнате;
- перед сном обрабатывать помещение инсектицидным аэрозолем (пиретроиды);
- при наличии большого количества комаров спать под пологом, обработанным инсектицидом (перметрин или дельтаметрин).
Химиопрофилактика — важнейшее звено в комплексной системе борьбы с малярией в настоящее время.
Химиопрофилактика делится на индивидуальную (личную) и массовую.
Личная химиопрофилактика — это прием противомалярийных препаратов лицами, которые выезжают в высокоэндемичные очаги малярии в Африке или Юго-Восточной Азии, в которых риск заражения очень высок, но прием препаратов предупреждает заболевание. Прием химиопрепаратов начинают за неделю до въезда в очаг, продолжают в течение всего пребывания в очаге и 4 — 6 недель после выезда из очага. В настоящее время для индивидуальной химиопрофилактики применяют хлорохин, фансидар, метакельфин, хлорохин в комбинации с прогуанилом в зависимости от лекарственной чувствительности малярийных паразитов в данной местности.
Прием противомалярийного препарата не всегда обеспечивает полную защиту от заболевания, но предупреждает тяжелое течение инфекции.
В остаточных или новых активных очагах малярии проводят массовую химиопрофилактику всему населению. Массовая химиопрофилактика может быть не тотальной, а выборочной (группы беженцев, воинские подразделения и др.). Она проводится хлорохином или хлорохином в комбинации с прогуанилом.
В очагах малярии с интенсивной передачей и высокой заболеваемостью массовую химиопрофилактику проводят пириметамином всем жителям очага в еженедельной дозе 0,05 г (детям 1 мг/кг) в сезон передачи (лето, ранняя осень).
Для предупреждения проявлений трехдневной малярии с длительной инкубацией в очагах, где могли произойти массовые заражения P. vivax с образованием гипнозоитов в печени, проводят межсезонную химиопрофилактику с помощью 14-дневного курса лечения примахином уже инфицированных лиц в дозах, применяемых для радикального лечения.
РЕКОМЕНДАЦИИ ЛЮДЯМ, ПЛАНИРУЮЩИМ ВЫЕЗД В РЕГИОН,
ГДЕ РАСПРОСТРАНЕНА МАЛЯРИЯ
Причины пройти диагностику в СЗЦДМ
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация — это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Профосмотры АО «СЗЦДМ» проводит профилактические осмотры работников, которые включают в себя — комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
Анализы и диагностика малярии
Если у больного без видимой причины возникают периодические приступы лихорадки и озноба, необходимо обязательно исключить малярию, особенно, если человек в течение последних двух лет посещал очаги, где распространено это заболевание.
Лабораторная диагностика малярии предусматривает определение возбудителей заболевания в крови.
В процессе диагностики проводят общий анализ крови. Так как в ходе развития болезни происходит массовый распад эритроцитов, у больного развивается гемолитическая анемия, гипербилирубинемия, что приводит к пожелтению кожи. Но в первые недели болезни желтушность может отсутствовать.
Для малярии характерны полихроматофилия, эозинопения, лейкопения, нейтропения, относительный лимфоцитоз, моноцитоз. Высокий лейкоцитоз отмечается только в редких случаях. При продолжительном протекании заболевания отмечаются высокие показатели СОЭ.
Для исследования крови на наличие в ней малярийных плазмодиев, как правило, применяют метод «толстой капли». Он позволяет определить наличие паразитов, так как в таком количестве крови их концентрация намного больше, чем в так называемом «тонком мазке». Однако метод «тонкого мазка» дает возможность более надежно определить вид плазмодия, ведь при таком исследовании лучше сохраняется его внешний вид. Если первый анализ был отрицательным, его повторяют через 4-6 часов.
Необходимо также определить тип возбудителя. Для определения Р. falciparum применяют специальные быстрые диагностические тесты, проводят микроскопическое исследование. Проводят также серологическую диагностику.
Конкурс «био/мол/текст»-2018
Эта работа опубликована в номинации «Наглядно о ненаглядном» конкурса «био/мол/текст»-2018.
Генеральный спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий выступил медико-генетический центр Genotek.
Всем огромное медицинское приветствие! Сегодня я расскажу вам о таком опасном тропическом убийце, как малярийный плазмодий, проведу вас через тернистый путь открытий всех его видов и форм и поведаю историю борьбы с этой напастью.
Малярия — это по большей части тропическое и субтропическое заболевание, которое проявляется в виде озноба, лихорадки, сильного жара, тошноты, помутнения сознания, галлюцинаций и других не очень приятных штук, которые в конце концов убивают носителя. Каждый год малярией заболевают от 200 до 500 миллионов человек, из которых от одного до трёх миллионов с летальным исходом. В большинстве случаев это дети до 5 лет и беременные женщины. И виной тому — малярийный плазмодий — простейшее одноклеточное, которое попадает в наш организм с укусом комаров рода Anopheles.
Кстати, о комарах и о том, как они выбирают жертв, вы можете почитать в статье «Как понравиться вампиру, или За что комары так любят больных малярией?» [1].
Отчего появляется герпес?
Возбудителем заболевания является группа вирусов, которые поражают кожный покров, нервные клетки, слизистые оболочки человека. На теле появляются высыпания в виде группы пузырьков, которые высыхают и исчезают после применения лекарственных средств.
Герпетическая инфекция самая распространенная среди взрослого населения. Вирус поражает более 90% людей, у 10-20% из которых отмечается острая форма герпеса. Попадая в организм человека, возбудители накапливаются и проявляются при ослабленном иммунитете. Вы наверняка замечали, что патологические высыпания появляются на теле периодами, при чем чаще всего на одном и том же месте.
Герпес передается следующими путями:
- контактным – физический контакт с зараженным;
- воздушно-капельным – через частицы слюны при чихании и кашле;
- половым – чаще всего так передается генитальный герпес. Во время незащищенного полового контакта;
- бытовым – через предметы совместного пользования (полотенца, посуда, постельное белье);
- вертикальным – от беременной женщины к ребенку во время беременности или родов.
Попав в организм человека, вирус герпеса разносится с кровотоком. Он проникает в нервные клетки периферической нервной системы и встраивается в геном нейронов. С этого момента вирус сопровождает человека всю его жизнь.

Как лечить герпес?
Полостью и навсегда вылечить герпес нельзя, но можно уменьшить частоту рецидивов и снизить тяжесть симптомов
Есть три группы препаратов для лечения герпеса:
• противовирусные препараты;
• иммуномодуляторы;
• инактивированные вакцины.
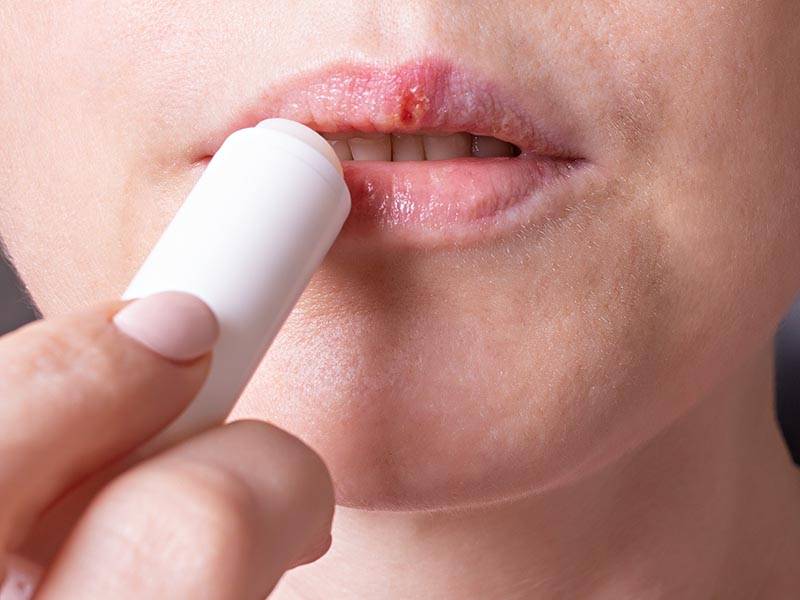
При местных формах герпеса с нечастыми обострениями используются препараты с дезинфицирующим действием и препараты для ускорения заживления. К ним относятся примочки из хлоргексидина, гель алломедин, мазь декспантенол. При обострениях реже 1 раза в 6 месяцев лечение, направленное на уменьшение количества вирусов в организме (вирусной нагрузки) не требуется. Просто нужно заниматься спортом, высыпаться и хорошо питаться, чтобы иммунитет был крепким.
Фото: Лечение герпеса
Если герпес появляется 1 раз в 3 месяца и чаще, тогда назначаются противовирусные препараты, выбор отдается ацикловиру и валацикловиру. Препараты применяются в таблетках внутрь ( 5 раз в день по 1 таблетке не менее 5 дней) и в виде мази на сами пузырьки (тонким слоем 5 раз в день 5 дней, даже при исчезновении проявлений болезни). Существуют противовирусные препараты растительного происхождения, например, алпизарин. Выпускается в двух формах: в виде таблеток и свечей ( при генитальном герпесе).
Еще одно направление лечения герпеса — иммуномодуляторы и индукторы интерферонов.
Иммуномодуляторы — препараты, которые воздействуют на иммунитет и укрепляют его. Есть растительные и синтетические препараты. Растительные (женьшень, элеутерококк, эхинацея, лимонник, девясил, родило розовая), которые обладают общетонизирующим действием. Содержат небольшое количество стимулирующих веществ и поэтому единственным их противопоказанием является наличие аллергии. Могут применяться курсами на протяжении всей жизни. Синтетические в таблетках и капсулах (интерферон, ликопид, арбидол) и уколах (тимолин, тимоген, альтевир, неовир)повышают защитные силы организма, снижают количество и тяжесть обострений. Применяются только после консультации с врачом.
Используются и индукторы интерферонов (циклоферон). Препарат стимулирует образование своего интерферона, который не позволяет вирусу попасть в клетку и снижает риск заражения здоровых соседних клеток.
В последние годы активно разрабатывалась и проходила доклинические испытания вакцина против герпеса. Она содержит фрагменты ДНК вируса. Вакцина позволит увеличить интервал между обострениями простуды на губах, а в некоторых случаях и полностью излечить пациента от вируса герпеса.
Существует множество эффективных методов лечения симптомов герпеса, снижения и тяжести частоты обострений, но правильное и действенное лечение может подобрать только врач.
