Внутричерепная гипертензия
Внутричерепная гипертензия (ВЧГ) часто сопровождает различные болезни или повреждения головного мозга. Она возникает в результате увеличения объема внутричерепного содержимого. Причины возникновения ВЧГ могут быть различные: отек мозга (черепно-мозговая травма, инсульт, гипоксия, токсическое поражение мозга), увеличенный объем ликвора (менингит, гидроцефалия), объема крови (гиперкапния, асфикси, гипертермия), опухоль или метастазы опухоли в мозг, гематома. Доказано, что ВЧГ является самостоятельным фактором риска негативного исхода лечения упомянутых выше заболеваний.
Непрерывное измерение внутричерепного давления (ВЧД), позволяет достоверно судить об эффективности или необходимости терапии ВЧГ. Но относительно немногие больницы имеют такую возможность. Без способности контролировать внутричерепное давление врачи в очень незначительном числе клинических случаев (фактически, на порядок реже, по сравнению с отделениями, где проводится инвазивный контроль ВЧД) применяют эффективные методы лечения ВЧГ: «барбитуровую кому», терапию гиперосмолярными растворами, гипотермию. По мнению некоторых специалистов России, терапия ВЧГ показана и может быть эффективной, даже если нет возможности инвазивно контролировать ВЧД.
Показания для проведения терапии по снижению ВЧГ
- при повышении внутричерепного давления свыше 20 мм рт. ст. (30 см вод. ст.);
- отек мозга по данным КТ (смещением срединных структур более 0,5 см);
- на операционном столе (обычно, по просьбе хирурга) для облегчения хирургического доступа;
- при развитии дислокационных синдромов;
- при быстром (в течение нескольких часов) ухудшении неврологической симптоматики.
Если возможности измерять ВЧД нет, проводите терапию по снижению ВЧГ, ориентируясь на клинические проявления отека мозга в виде неспецифических признаков и различных типов вклинения.
Симптомы патологии
Часто приходится выслушивать жалобы родителей на то, что у ребёнка имеются такие нездоровые признаки, как:
- плаксивость;
- беспокойный сон;
- сниженный аппетит;
- раздражительность.
Конечно, эти проявления не характерны только для синдрома внутричерепной гипертензии (ВЧГ). Почти любое недомогание может вызывать эти симптомы. Можно сказать даже больше, нельзя достоверно выставить диагноз синдром ВЧГ только на основании жалоб пациентов. Любые болевые синдромы у детей имеют тенденцию к генерализации. Также головная боль у детей, особенно первых лет жизни, проявляется общими реакциями по типу вышеописанных жалоб, что затрудняет топическую диагностику.
Очень важен для качественной диагностики патологии осмотр ребенка. В первую очередь при этом следует обратить внимание на такие дополнительные признаки, как:
- Увеличенная, округлая форма головы.
- Выбухание и пульсация большого родничка.
- Расширение сосудистой сетки на висках, переносице, и вокруг глаз.
- Напряжение затылочных мышц.
- Симптом Грефе (проявление склеры между верхним веком и радужкой глаза, экзофтальм).
Также меняется поведение малыша. У него появляется желание лежать на холодной поверхности, прикладываясь к ней головой, он может трогать, бить рукой или игрушкой по голове, как по своей, так и по чужой, биться головой об пол или стену, или просто чесать за ухом. Нередко синдром внутричерепной гипертензии могут сопровождать носовые кровотечения.
Установить диагноз
Непосредственно измерить внутричерепное давление можно лишь путем введения в жидкостные полости черепа или позвоночного канала специальной иглы с подключенным к ней манометром. Поэтому прямое измерение внутричерепного давления мы не применяем.

Слева МР-томограмма нормального головного мозга. Серым цветом изображено вещество мозга, белым – ликвор. Нормальная величина жидкостных пространств головного мозга (они щелевидны). Желудочки видны внутри мозга. Субарахноидальные пространства – белая кайма вокруг мозга.
В центре внутренняя гидроцефалия. Видно избыточное скопление ликвора внутри головного мозга в виде бабочки.
Справа наружная гидроцефалия. Наружная гидроцефалия – это избыточное скопление ликвора снаружи мозга в виде широкой белая каймы. Объем мозгового вещества уменьшен – атрофия головного мозга от давления жидкостью
О повышении внутричерепного давления мы можем с уверенностью судить на основании следующих данных:
- Расширение, извитость вен глазного дна – косвенный, но надежный признак повышения внутричерепного давления;
- Расширение жидкостных полостей головного мозга (внутренняя гидроцефалия головного мозга, наружная гидроцефалия) и наружная гидроцефалия (разрежение мозгового вещества) по краю желудочков мозга, ясно видимое при компьютерной рентгеновской томографии (КТ) или магнитно-резонансной томографии (МРТ);
- Нарушение оттока венозной крови из полости черепа, устанавливаемое с помощью ультразвуковых сосудистых исследований.
Насколько от повышения внутричерепного давления страдает мозг, можно судить по данным ЭЭГ.
Золотой стандарт инструментального обследования пациентов нашей клиники – это оценка симптомов, данных томографии головного мозга, картины глазного дна и ЭЭГ.

Хорошая оптика помогает нам рассмотреть тонкие нюансы сосудов глазного дна
Эхоэнцефалография (Эхо-ЭГ) дает косвенные и не всегда достоверные данные о повышении внутричерепного давления, она менее надежна, чем КТ и МРТ, поэтому этот метод нами не используется.
Патогенез гидроцефалии
При гидроцефалии происходит расширение желудочков мозга. Причин развития этого патологического состояния достаточно много, основной из них является нарушение оттока ликвора от головного мозга.
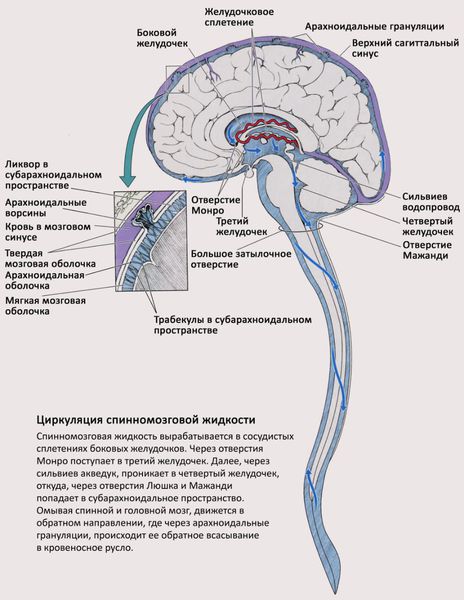
Как происходит ликвороциркуляция
В сосудистых сплетениях боковых желудочков мозга вырабатывается около 600-700 мл ликвора в сутки. Из боковых желудочков через отверстия Монро ликвор поступает в третий желудочек, затем через Сильвиев акведук в четвёртый желудочек. Оттуда ликвор поступает в субарахноидальное пространство через отверстия Люшка и Мажанди, и также в центральный канал спинного мозга.
Ликвор омывает спинной и головной мозг, выполняя при этом смазывающую и очищающую функцию. Обратное всасывание ликвора происходит на поверхности больших полушарий в арахноидальных грануляциях, связанных с венозными синусами — крупными сосудами, по которым оттекает кровь от головного мозга. [4]
Причины-механизмы развития гидроцефалии:
- Избыточная продукция ликвора — характерна для опухолевого поражения желудочковых сплетений, например папилломы;
- Обструкция (закупорка) путей, проводящих ликвор:
- закупорка отверстий Монро — встречается при коллоидных кистах, туберозном склерозе;
- обструкция третьего желудочка — характерна для краниофарингиом, пилоидных астроцитом, дермоидных кист;
- сужение или полная закупорка Сильвиева акведука — наиболее частая причина врождённой гидроцефалии, связана с наследственной мутации X-хромосомы, происходит при стенозах, атрезии, опухолях задней черепной ямки;
- закупорка отверстий Люшка, нарушение оттока ликвора из четвёртого желудочка — обычно связаны с аномалией Арнольда — Киари, синдром Дэнди — Уокера, менингитом, субарахноидальным кровоизлиянием или опухолью задней черепной ямки;
- спаечный (рубцовый) процесс в субарахноидальном пространстве — как следствие перенесённого менингита, субарахноидального кровоизлияния, распространения опухолей по оболочкам головного мозга, облитерации (склеивания) субарахноидального пространства при глионейрональной гетеротопии (например, при синдроме Уокера — Варбурга);
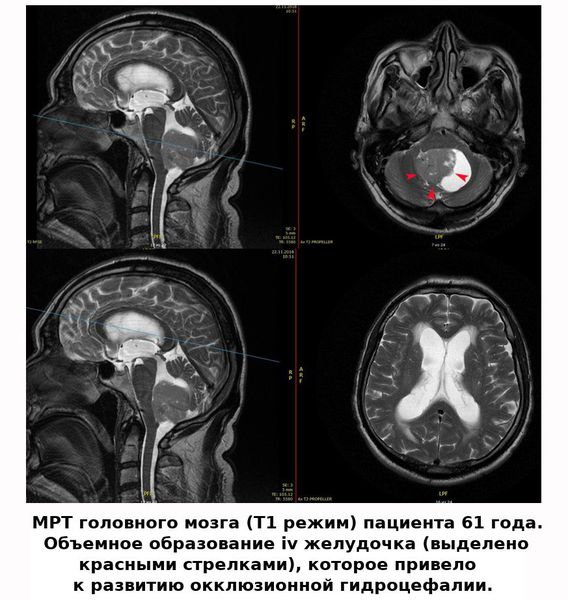
Патогенез повреждения мозга при гидроцефалии
Изначально избыточное давление ликвора приводит к его просачиванию через эпендимальную выстилку желудочков в окружающее мозговое вещество с развитием трансэпендимального или перивентрикулярного отёка, что хорошо видно при МРТ-исследовании головного мозга в режиме изображений Т2. При этом расширенные желудочки сдавливают окружающую мозговую ткань.
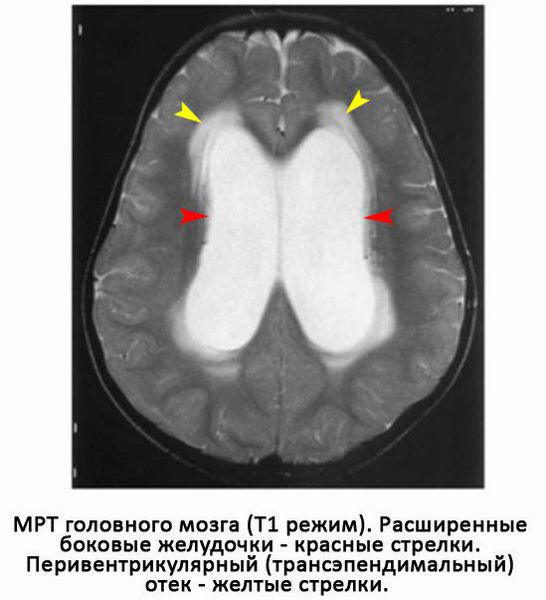
Главный удар при этом наносится по прилежащему белому веществу, что вызывает повреждение миелиновых оболочек, отвечающих за передачу нервного импульса, в отростках нервных клеток.
До определенного момента изменения в головном мозге носят обратимый характер, и при своевременно выполненной операции шунтирования ликвора удаётся добиться практически полного восстановления утраченных неврологических функций. В случае сохраняющегося давления, оказываемого ликвором, развивается стойкая атрофия белого, а затем и серого (коркового) вещества головного мозга. Это приводит к спастическим параличам, нарушению контроля за функцией тазовых органов и деменции.
При выраженной (обычно врождённой) гидроцефалии белое вещество и кора головного мозга становятся истончёнными, как бумага, до такой степени, что головка новорождённого просвечивается на свету. Давление в желудочках головного мозга не может длительно оставаться повышенным, при отсутствии соответствующего лечения это приводит к неминуемой гибели пациента.
У маленьких детей ещё до того, пока произойдет сращивание костных швов, размеры головки могут значительно увеличиваться.
Иногда, под воздействием избыточного давления ликвора, происходит разрыв спаек в субарахноидальном пространстве, либо суженный Сильвиев водопровод “открывается”, при этом отток ликвора от головного мозга улучшается, что может привести к самоизлечению. Такое состояние называется компенсированной гидроцефалией.
В крайне запущенных случаях может произойти разрыв мозговой ткани с самопроизвольным дренированием ликвора в субарахноидальное пространство.
На сегодняшний день правильно установленный диагноз и своевременно проведённое шунтирование ликвора позволяют в большинстве случаев предупредить развитие стойких неврологических расстройств. [5] [6] [8]
Диагностика
Ключевая задача диагностики – не только определить наличие ВЧД, но и выяснить причину этого состояния. Для этого используются:
- нейросонография – метод ультразвукового исследования внутричерепных структур через родничок (такая диагностика возможна только у детей первого года жизни);
- компьютерная томография или МРТ головы;
- обследование глазного дна;
- УЗИ сосудов шеи и головы.
Симптомы
Монотонная головная боль, распирающая или давящая, распространяющаяся на всю голову, ощущение «тяжелой» головы, боль в области глаз, тошнота. Возможна рвота, не приносящая облегчение. Нередко возникает сразу после пробуждения. Может усиливаться от яркого света и громких звуков.
Провоцируется переменой погоды, употреблением большого количества соли и жидкости, алкоголем, утомлением, форсированной физической нагрузкой, вечерним перееданием.
Мигрень
Это заболевание известно человечеству более 3000 лет. В папирусах древних египтян обнаружены описания мигренозных приступов, а также прописи лекарственных средств, используемых для лечения этого заболевания. Несмотря на это в патогенезе мигрени до сих пор многое остается загадкой. Практикующие врачи и пациенты, страдающие мигренью, не имеют четкого представления о том, излечима ли мигрень; какие современные лекарственные средства наиболее эффективно снимают болевой мигренозный приступ; всех ли больных с мигренью нужно лечить и как.
Мигрень является вторым по частоте видом первичной головной боли после головной боли напряжения (ГБН). Мигренью страдают 18% женщин, 6% мужчин и 4% детей. Сам термин «мигрень» произошел от греческого «гемикрания» и был предложен Галеном.
Критерии диагностики мигрени были предложены Международным обществом по изучению головной боли в 1988 г.:
- приступообразная головная боль длительностью от 4 до 72 ч;
- головная боль имеет по крайней мере две из перечисленных ниже характеристик: преимущественно односторонняя локализация, чередование сторон, реже двусторонняя, пульсирующий характер, средняя или значительная интенсивность ГБ (нарушает повседневную деятельность), усиление при физической нагрузке;
- наличие хотя бы одного сопровождающего симптома: тошнота, рвота, фонофобия, фотофобия.
Мигрень является наследственно обусловленным заболеванием, на течение которого оказывает влияние ряд внешних и внутренних факторов. Провоцировать мигренозный приступ могут такие факторы, как эмоциональный стресс, изменение погодных условий. Большинство женщин отмечают связь мигренозных приступов с менструальным циклом, а в 14% случаев описывают «менструальную» мигрень, при которой приступ возникает исключительно за несколько дней или во время менструации. Избыток или недостаток сна часто провоцирует приступ мигрени, в то же время сон может оказывать и лечебное воздействие — облегчать или даже полностью купировать атаку. У 20% пациентов мигренозную атаку могут провоцировать пищевые продукты — красное вино, пиво, шампанское, шоколад, орехи, сыр и др. В этих продуктах в большом количестве содержится тирамин (тирамин-зависимая мигрень), влияющий на тонус сосудов.
Патогенез мигрени чрезвычайно сложен, и многие его механизмы до конца не изучены. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении мигренозного приступа. У пациентов с мигренью предполагается наличие генетически детерминированной лимбико-стволовой дисфункции, приводящей к изменению взаимоотношения анти- и ноцицептивной систем, со снижением влияния последней. Перед приступом происходит нарастание уровня мозговой активации, с последующим снижением ее во время болевой атаки. Одновременно наблюдается активация тригемино-васкулярной системы с той или с другой стороны, что и определяет гемикранический характер боли. В периваскулярных окончаниях тройничного нерва при его активации выделяются вазоактивные вещества: субстанция Р, кальциотонин, вызывающие резкое расширение сосудов, нарушение проницаемости сосудистой стенки и инициирующие процесс нейрогенного воспаления (выделение в периваскулярное пространство из сосудистого русла ноцицептивных веществ: простагландинов, брадикининов, гистамина, серотонина и др.). Известна особая роль, которую играет в развитии мигрени серотонин. Перед приступом усиливается агрегация тромбоцитов, из которых высвобождается серотонин, что приводит к сужению крупных артерий и вен и расширению капилляров (что является важнейшим фактором развития первой фазы приступа). В дальнейшем, вследствие интенсивного выделения серотонина почками, содержание его в крови снижается, что обуславливает вместе с другими факторами дилатацию и атонию сосудов. Боль при мигрени, таким образом, является следствием возбуждения афферентных волокон тройничного нерва, расширения сосудов и возникает в результате выделения ряда биологически активных ноцицептивных веществ, участвующих в формировании нейрогенного воспаления. Процесс этот циклический, и в его генезе ведущая роль принадлежит церебральным механизмам.
Значительные успехи, достигнутые в изучении патофизиологии мигрени, служат базой для современной фармакотерапии мигренозных цефалгий. Лечение мигрени складывается из купирования приступа и профилактического лечения в межприступный период. Основными требованиями, предъявляемыми к современным средствам, являются эффективность, безопасность, быстрота действия.
Купирование мигренозной атаки. Для купирования приступов мигрени используют три группы препаратов. При легкой и средней интенсивности приступах могут быть эффективны препараты первой группы: парацетамол, ацетилсалициловая кислота (АСК) и ее производные, а также смешанные препараты: седальгин, пенталгин, спазмовералгин и др. Действие этой группы препаратов направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простогландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению АСК: наличии заболеваний желудочно-кишечного тракта, склонности к кровотечениям, повышенной чувствительности к салицилатам, аллергии, а также о возможности развития лекарственной ГБ при длительном и бесконтрольном использовании этих средств.
Во вторую группу входят препараты дигидроэрготамина, обладающие мощным сосудосуживающим действием. Благодаря действию на серотониновые рецепторы, локализованные в сосудистой стенке, эти препараты предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку.
Третью группу составляют специфические антимигренозные средства — селективные агонисты серотонина (имигран, зомиг, нарамиг). Они обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, предотвращают выделение субстанции Р из окончаний тройничного нерва и нейрогенное воспаление. Имигран применяется в таблетированной (таблетки по 100 и 50 мг) и инъекционной (по 6 мл подкожно) форме. Зомиг назначается в таблетках по 2,5 мг. Побочные явления: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Эффект наступает через 20—30 мин, максимум через 1 ч купируются самые тяжелые приступы. Нарамиг (таблетки по 2,5 мг) обладает сходным с зомигом механизмом действия, однако при его применении реже отмечается возврат приступов мигренозной боли.
Препараты второй и третьей группы являются в настоящее время базовыми средствами, использующимися для купирования мигренозных приступов.
Как и когда лечить внутричерепную гипертензию у детей
Лечение внутричерепной гипертензии (лечение внутричерепного давления) должно быть обоснованным с точки зрения патогенеза, направлено на снижение продукции ликвора, восстановление гемодинамических и метаболических показателей, с учетом симптомов, жалоб и диагностических особенностей. Недопустимо хаотичное назначение даже сосудистых и мочегонных препаратов.
Важно помнить, если ребенок хорошо развивается, без статико-моторных и психо-речевых отставаний, если родители не предъявляют жалоб, но есть изменения по данным обследования, ЛЕЧИТЬ ВЧГ не надо! Необходимо просто динамически наблюдать за ребенком.
Для нормализации кровотока используют диуретики и сосудистые препараты венотоники. Большую роль в лечении ликвородинамических и венозных нарушений при ВЧГ играют препараты-диуретики. Чаще всего это ацетазоламид, который мягко воздействует и снижает продукцию ликвора. Его назначают в сопровождении микроэлементов. Дозировку, схему и курс лечения выбирает лечащий врач-невролог.
Кроме того, используется сосудистая терапия (винпоцетин, препараты Гинко Билоба).
У детей с церебральными венозными нарушениями необходима нейрометаболическая терапия, поэтому обязательным в комплексном лечении является терапия препаратами с ноотропным действием. Выбор препарата, дозировка, курс лечения также определяются лечащим доктором.
Важно еще раз подчеркнуть, что выбор терапии определяется длительностью жалоб, интенсивностью «ярких» проявлений, клинической картиной. Комплексный диагностический подход к медикаментозной терапии является максимально обоснованным и оптимальным.
