Средства от атопического дерматита
Атопический дерматит (АД) у детей является одним из наиболее распространенных заболеваний детей раннего возраста. Данное заболевание представляет собой аллергическое воспаление кожи, которое характеризуется зудом, а также частыми рецидивами и возрастными особенностями сыпи на коже. Как правило, дерматит появляется в раннем возрасте, при отсутствии лечения продолжает свое прогрессирование в более старшем возрасте, что значительно ухудшает качество жизни пациентов и их родных.
Для развития данной патологии играет большое значение наследственная предрасположенность к развитию аллергии. Поэтому данное заболевание нередко сочетается и с другими формами аллергии, например, бронхиальной астмой, аллергическим конъюнктивитом и ринитом, пищевой аллергией. Существует такое понятие, как «атопический марш» . Атопический марш представляет собой естественное развитие аллергических заболеваний. Как правило, все начинается с пищевой аллергии, которая нередко дает толчок развитию атопическому дерматиту. При отсутствии адекватного лечения идет прогрессирование марша. С течением времени у ребенка развивается аллергический ринит. Со временем возникает и более опасное, в ряде случаев, жизнеугрожающее состояние – бронхиальная астма.
Что такое себорея?
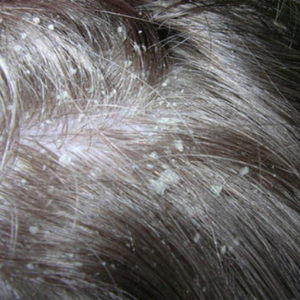
Себорейный дерматит, или себорея, — это хроническое нарушение деятельности эпителия кожи и сальных желез, при котором развиваются воспаление, болезненные ощущения, зуд и шелушение кожи. Заболевание может развиться на разных участках тела, чаще всего на коже головы и лица.
При осмотре на коже наблюдаются участки воспаления и шелушения. Если оставить себорейный дерматит без лечения, то страдают кожа и фолликулы волос, образуются очаги воспаления с четкими границами. Заболевание приводит к обильному выпадению волос.
Причины атопического дерматита у взрослых
Наследственный фактор нередко выносится в перечень причин атопического дерматита. При этом в семье пациента должны присутствовать такие заболевания как бронхиальная астма, сезонный поллиноз. Если атопический дерматит присутствовал в детском возрасте у обоих родителей, шансы получить диагноз повышаются до значительных единиц.
Выделяется ряд сопутствующих заболеваний, которые приводят к развитию атопического дерматита:
Бронхиальная астма, аллергия.
Заболевания пищеварительной системы.
Частые инфекции, негативно отражающиеся на состояние иммунитета.
Агрессивное действие воздушных аллергенов.
Некоторые высоко аллергенные продукты питания.
Злоупотребление диетами, при которых наблюдается исключение витаминов и микроэлементов из рациона.
Некоторые компоненты косметических средств.
Частое ношение синтетических тканей.
Длительная работа на химическом предприятии.
Нередко медики говорят и о такой причине, как психосоматика, частые нервные стрессы, переутомление. Болезнь чаще развивается у пациентов, которые проживают в неблагоприятных климатических зонах, а также на фоне частых ринитов.
Причины атопического дерматита
Исследования показывают, что у некоторых людей с экземой, особенно с болезнью атопический дерматит, есть мутация гена, ответственного за образование филаггрина. Филаггрин – это белок, который помогает телу поддерживать здоровый защитный барьер в самом верхнем слое кожи. Без достаточного количества филаггрина для создания прочного кожного барьера, бактерии, вирусы и аллергены легко проникают внутрь. Вот почему у многих людей с признаками атопического дерматита очень сухая и подверженная инфекциям кожа.
Аллергены, провоцирующие кожные реакции, могут быть самыми разными. Среди них как естественные человеческие проявления работы тела (пот, стресс), так и внешние (моющие средства, пыль, пыльца, продукты, косметика).
Диагностика атопического дерматита

Чаще всего атопический дерматит у взрослых и у детей провоцируется пищевыми аллергенами. Поэтому, при диагностике атопического дерматита, в первую очередь, необходимо подтвердить или опровергнуть наличие пищевой аллергии.
Это можно сделать, проведя ряд анализов:
- Тест на общий IgE даст косвенную информацию о наличии атопии.
- Тесты на специфические IgE позволяют выявить конкретный аллерген у данного человека, данный анализ можно проводить даже при приеме лекарств.
- Кожные пробы лучше выполнять у детей старше 3 лет и взрослых, такой анализ нуждается в отмене стероидной терапии и приема антигистаминных средств. Не показателен при обострении атопического дерматита.
Все результаты оценивает врач дерматолог, и только после комплексной диагностики назначает курс терапии.
Современная медицина доказала, что нет никакого смысла в сдаче анализов кала (копрограммы) на дисбактериоз кишечника, так как даже выявление в нем отклонений от нормы никак не изменяет тактику медикаментозной терапии. Также нет необходимости оценивать количество эозинофилов в общем анализе крови – этот показатель часто не меняется при развитии атопического дерматита.
Виды дерматитов
Существуют следующие виды дерматитов:
- себорейный дерматит
- атопический дерматит
- герпетиформный дерматит
- солнечный дерматит
- дерматит от растений и трав
Все перечисленные виды дерматитов можно разделить на простые и аллергические дерматиты. Простой дерматит возникает, как реакция на естественные раздражители, какие как, щёлочь, крапива, высокая или низкая температура. Аллергический дерматит может проявиться у людей с повышенной чувствительностью к определённым аллергенам.
Что такое дерматит
Дерматит — воспалительное заболевание кожи, которое характеризуется покраснением, шелушением, зудом кожи. Зачастую он возникает в результате травмирующих факторов внешней среды. Однако в последнее время участились случаи возникновения воспалительных кожных заболеваний из-за попадания в организм различных химических веществ. Поэтому прежде чем ответить на вопрос как лечить дерматит, следует разобраться в том, к какому виду он относится.
По характеру протекания воспалительного процесса дерматит делится на:
- Острый (характеризуется сильным покраснением, отеком, образованием корочек и трещин, гнойничков);
- Хронический (локализуется на каком-то одном участке тела и носит длительный характер).
Причины атопического дерматита
Атопический дерматит прежде всего поражает детей в развитых странах; по крайней мере 5 % детей в США подвержены этому заболеванию. Как и астма, это может быть связано с проаллергической или провоспалительной иммунной реакцией Тклеток. Такие реакции чаще всего наблюдаются в развитых странах с тенденцией к небольшим семьям, где лучше гигиеническое состояние помещений, где проводится ранняя вакцинация, что защищает детей от инфекций и аллергенов, но подавляет проаллергическую реакцию Тклеток и приводит к толерантности.
Атопический дерматит развивается под воздействием факторов окружающей среды, провоцирующих иммунологические, обычно аллергические (например, обусловленные IgE) реакции у людей с повышенной генетической предрасположенностью. Причинные факторы включают пищевые продукты (молоко, яйца, соя, пшеница, арахис, рыба), ингаляционные аллергены (пылевые клещи, плесень, перхоть) и колонизацию Staphylococcus aureus на коже изза недостатка эндогенных антимикробных пептидов. Атопический дерматит часто имеет генетический компонент, поэтому носит семейный характер.
Герпетиформная экзема Капоши — распространенная форма простого герпеса, которая возникает у пациентов с атопическим дерматитом. Типичные группы пузырьков образуются не только в местах высыпаний, но и на здоровой коже. Через несколько дней повышается температура и развивается аденопатия. Высыпания часто инфицируются стафилококком. Иногда развиваются виремия и инфицирование внутренних органов, что может привести к смертельному исходу. Как и при других герпетических инфекциях, возможен рецидив.
Грибковые и негерпетические вирусные инфекции кожи, такие, как бородавки и контагиозный моллюск, также могут осложнять атопический дерматит.
В развитии атопического дерматита принимают участие экзогенные (биологические, физические и химические) и эндогенные (ЖКТ, нервная система, генетическая предрасположенность, иммунные нарушения) факторы. Ведущая роль в патогенезе атопического дерматита принадлежит наследственной предрасположенности. У 70 80 % детей с атопическим дерматитом отмечается высокий уровень IgЕ в сыворотке, который находится под контролем гена IL-4. Если популяционный риск развития атопического дерматита равен 11,3 %, то у детей-пробантов он составляет 44,8 %. У больных атопическим дерматитом семейная атопия встречается в 3-5 раз чаще, чем у здоровых. Преимущественно наблюдается связь с атоническими заболеваниями по линии матери (60-70 %), реже — по линии отца (18-22 %). Установлено, что атопический дерматит развивается у 81 % детей, если оба родителя болеют атопическим дерматитом и у 56 %, когда страдает только один родитель. По мнению некоторых ученых, атонический дерматит наследуется по полигенному типу.
Согласно современным взглядам, важнейшее место в функционировании иммунной системы принадлежит Т-клеткам с хелперной активностью и снижению количества и функциональной активности Т-супрсссоров. Иммупопатогенез атопического дерматита можно представить следующим образом: в результате нарушения целостности биологических мембран происходит проникновение антигена (бактерии, вирусы, химические вещества и др.) во внутреннюю среду организма и распознавание этих антигенов антигенпредставляющими клетками — АПК (макрофаги, клетки Лангерганса, кератипоциты и лейкоциты), которые активируют Т-лимфоциты, и происходит усиление процесса дифференцировки Т-хелперов первого и второго порядка. Ключевым моментом является кальцинеурин (или кальций-зависимая фосфатаза), под влиянием которого происходит грапелокация нуклеарного фактора активированных Т-лимфоцитов в ядро. В результате эгого происходит активирование Т-хелперов второго порядка, которые синтезируют и секретирукэт провоспалительные цитокины-интерлейкины (ИЛ 4, ИЛ 5, ИЛ 13 и др.). ИЛ 4 является основным фактором для индукции синтеза IgE. Происходит также увеличение продукции специфических IgE-антител. В дальнейшем, при участии тучных клеток, которые вырабатывают гистамин, серотонин, брадикинин и др. биологически активные вещества, развивается ранняя фаза гиперергической реакции. Далее, при отсутствии лечения, развивается IgE-зависимая поздняя фаза, характеризующаяся инфильтрацией кожи Т-лимфоцитами, определяя хронизацию аллергического процесса.
В формировании атопического дерматита большое значение придается функциональному состоянию желудочно-кишечного тракта. Выявлена дисфункция гастринового звена регуляции, состоящая в несовершенстве пристеночного пищеварения, недостаточной активности ферментов в обработке химуса и др. У детей первого года жизни частой причиной развития атонического дерматита является употребление куриных яиц, белков, коровьего молока, злаков. Усугубляется течение атопического дерматита развитием дисбактериоза в связи с бесконтрольным приемом антибиотиков, кортикостероидов, наличием очагов хронической инфекции, аллергических заболеваний (астма, ринит), дисметаболических нефропатий, гельминтозов.
Значение типа наследования при атопическом дерматите
Тип наследования во всех деталях пока неясен, не связан с отдельным геном. Влияние HLA — системы также, по-видимому, отсутствует. Вероятность заболевания для ребенка, имеющего одного из родителей с атопией, оценивается в 25- 30 %. Если оба родителя атопики, она существенно увеличивается и составляет 60 %. Вероятно наличие полигенного типа наследования. Наследуется не определенное атопическое заболевание, а предрасположенность к атопической реакции различных систем. Примерно у 60-70 % пациентов имеется положительный семейный анамнез на атопию. По этой причине тщательный сбор семейного и индивидуального анамнеза с учетом атопических заболеваний имеет диагностическое значение для определения атопического дерматита. Кроме наследственной предрасположенности, важную роль играют также экзогенные, индивидуально реализуемые факторы. Среди факторов окружающей среды, провоцирующих атопические заболевания дыхательных путей или кишечника, значение имеют не только ингаляционные (клещи домашней пыли, пыльца растений, шерсть животных) или пищевые (нередко вместе с аллергической крапивницей) аллергены — такие как молочный белок, фрукты, яйца, рыба, консерванты, но и такие индивидуальные факторы, как стресс или сопутствующие психовегетативные и психосоматические нарушения.
Примерно в 30 % случаев наблюдается вульгарный ихтиоз, с еще большей частотой — сухая кожа (астеатоз, себостаз) с измененным содержанием липидов и повышенной водопроницаемостью (нарушение барьерной функции). Многие пациенты имеют типичную ихтиозную ладонь с сильно выраженным линейным рисунком — гиперлинеарность. Витилиго чаще проявляется у пациентов с атопическим дерматитом, а гнездная алопеция у таких пациентов имеет неблагоприятный прогноз (атопический тип алопеции). Примечательно также образование, хотя и очень редкое, глазных аномалий, таких как атопическая катаракта, особенно у молодых людей, реже кератоконус. Имеется связь с дисгидрозом, дисгидротической экземой ладоней и уртикарией. Дискутируется связь с мигренью, однако она не считается достоверно установленной.

[13], [14], [15], [16], [17], [18]
