Сердечная недостаточность: симптомы и лечение в пожилом возрасте
При лечении пациента с хронической застойной сердечной недостаточностью необходимо попытаться прежде всего воздействовать на любую возможно обратимую причину данного синдрома. Коррекция гипертензии уменьшит избыточную нагрузку на сердце.
У больных с ишемической кардиомиопатией в плохо сокращающемся, но жизнеспособном миокарде, который снабжается кровью пораженными сосудами, возможно улучшение систолической функции после выполнения чрескожной внутрисосудистой коронарной ангиопластики (ЧВКА) или после операции шунтирования.
Таким образом, хотя больных со сниженной функцией ЛЖ и относят, как правило, к группе высокого операционного риска при проведении реваскуляризационных вмешательств, существенные преимущества таких вмешательств преобладают над риском. Клапанозамещающие или клапаносохраняющие операции у пациентов с застойной сердечной недостаточностью, развившейся вследствие патологии клапанов, также могут остановить прогрессирование желудочковой дисфункции.
Нужно упомянуть, что в соответствии с последними данными иммуносупрессивная терапия, направленная на лечение миокардитов вирусной или другой воспалительной этиологии, неэффективна.
После исчерпания этих возможностей нужно перейти к долгосрочным терапевтическим мероприятиям с целью стабилизации процесса. Крайне важны программы просвещения больных. Все пациенты с застойной сердечной недостаточностью должны получить подробные инструкции в отношении ограничений в диете (2 г в натрия день, низкое содержание жиров (холестерина) по показаниям), регулярного выполнения физических упражнений и правильного приема и возможных побочных эффектов лекарственных препаратов.

Как больные, так и члены их семей должны быть проинформированы об опасных жалобах и симптомах, появление которых требует госпитализации; члены семьи могут принять участие в программах обучения методам доврачебной реанимации.
Медикаментозная терапия застойной сердечной недостаточности достигла значительных успехов в течение последнего десятилетия. В настоящее время действие большинства эффективных препаратов направлено на прерывание порочного круга несостоятельной периферической адаптации и прогрессирующей нейрогуморальной активации.
Препараты другого типа действия все еще применяются как часть симптоматической терапии, хотя они и не приводят к увеличению продолжительности жизни. Ниже представлен обзор наиболее важных групп лекарственных препаратов.
Физическая подготовка при сердечной недостаточности. Все больше данных свидетельствует о пользе применения программ физической подготовки в терапии пациентов с сердечной недостаточностью. Выполнение в течение 12 недель стандартных тренировочных упражнений в объеме 70-80 % от пиковой аэробной мощности повышает способность пациентов с сердечной недостаточностью переносить физическую нагрузку. Недавние исследования показали, что регулярные физические упражнения меньшей интенсивности (< 50 % от пиковой аэробной мощности) приносят аналогичный эффект при более низких величинах внутрисердечного давления.
Необходимо проведение широкомасштабных исследований для оценки влияния длительных физических тренировок на показатели заболеваемости и смертности пациентов с сердечной недостаточностью.
Пациенты с сердечной недостаточностью, вызванной диастолической дисфункцией, должны быть обследованы для выявления таких обратимых причин, как поражения клапанов и ишемическая болезнь сердца. Лечение гипертензии может привести к обратному развитию гипертрофии ЛЖ и увеличению податливости его стенок. Как и при терапии систолической дисфункции, очень важен контроль потребления натрия и неуклонное следование режиму приема препаратов. Использование мочегонных средств с целью уменьшения легочного застоя и периферических отеков должно проводиться под тщательным наблюдением; избыточный диурез может еще больше снизить заполнение камер сердца. Сосудорасширяющие и инотропные препараты обычно не играют роли в лечении этих больных, так как у них объем желудочка находится в пределах от низкого до нормального и систолическая функция сохранена. К фармакологическим средствам, полезным при диастолической дисфункции, относят бета-блокаторы и блокаторы кальциевых каналов (например, пропранолол, 160-240 мг в день в несколько приемов, или верапамил, 120-360 мг в день в несколько приемов). Эти препараты удлиняют время заполнения желудочков, улучшают растяжимость стенок и снижают потребность миокарда в кислороде.
Состояние некоторых больных с гипертрофической обструктивной кардиомиопатией (идиопатический гипертрофический субаортальный стеноз) улучшается после хирургического иссечения части перегородки, вызывающей обструкцию (миоэктомия). В настоящее время исследуется двухкамерная кардиостимуляция как средство влияния на последовательность сокращения желудочка с целью уменьшения препятствия оттоку крови.

Мочегонные средства при хронической систослической сердечной недостаточности
Отеки голеней и (или) легочный застой часто служат ранними проявлениями сердечной недостаточности. Диуретики уменьшают симптомы застоя, развивающиеся в результате задержки жидкости и воды, и снижают повышенное внутрисердечное давление.
У больных со слабо и умеренно выраженными проявлениями заболевания начальная терапия тиазидным диуретиком (гидрохлоротиазид 25-50 мг ежедневно) будет способствовать уменьшению симптоматики. Лечение пациентов с более выраженными клиническими проявлениями обычно включает в себя применение петлевых диуретиков (например, фуросемид — Lasix, лазикс; 40-300 мг в день, общая доза и кратность введения зависят от клинического статуса и функции почек).
Если достигнутый диурез неадекватен, эффективность может быть повышена с помощью параллельного приема тиазидного диуретика или метолазона (Zaroxolyn, Diulo, Metenix; зароксолин, диуло, метеникс; 5-20 мг в день). Использование ингибитора альдостерона спиронолактона (Аldactone, альдактон; 25-200 мг в 1-2 приема ежедневно) также может усилить эффект через более длительный период времени. Внутривенные формы препаратов следует использовать у пациентов в состоянии декомпенсации, когда нарушено всасывание лекарств, принимаемых внутрь.
Применение мочегонных препаратов — часть стандартной терапии больных с застойной сердечной недостаточностью, однако оценка их эффективности должна сочетаться с учетом возможных побочных реакций. Избыточный диурез может привести к снижению сердечного выброса, что обусловит возникновение симптомов низкого кровотока и усугубит нарушение функции почек, проявляющееся возрастанием концентрации креатинина в сыворотке крови.
Кроме того, длительный прием диуретиков может вызвать электролитные нарушения, такие как гипокалиемия, которая способна провоцировать или усиливать летальные нарушения ритма, особенно у больных с риском смерти от аритмии или принимающих сердечные гликозиды. Терапия диуретиками должна выполняться под постоянным контролем концентрации калия и магния. Как только избыток жидкости выведен из организма, дозу мочегонных препаратов можно уменьшить или использовать лекарство периодически, чтобы избежать гиповолемии, гипокалиемии и гипомагниемии.
Сердечная недостаточность у пожилых людей | Симптомы и лечение
С возрастом сердечная система изнашивается и может давать сбои. Одним из заболеваний, характерных для людей старше 65 лет, является сердечная недостаточность.
Вас не должен пугать этот диагноз, хотя первая реакция может быть очень негативной. Конечно, лучше быть предупрежденным и готовым к возможным последствиям и как можно раньше начать корректировать свой образ жизни или образ жизни вашего пожилого родственника. Это не означает, что при оглашении диагноза следует сдаться и опускать руки. Даже в этом случае можно вести полноценный образ жизни и наслаждаться осенью своей жизни.
Если вы ознакомитесь с тем, как протекает болезнь, какие у нее симптомы и какой курс лечения предпринять, вам не будет страшно иметь дело с этим диагнозом.
Какие бывают типы и стадии сердечной недостаточности?
Какие бывают типы сердечной недостаточности?
Систолитическая дисфункция, или систолитическая сердечная недостаточность, происходит в том случае, когда сердечная мышца сокращается недостаточно сильно, чтобы обеспечить нормальный поток крови, обогащенной кислородом, по всему телу.
Диастолическая дисфункция, или диастолическая сердечная недостаточность, возникает, когда сердце сокращается нормально, но желудочек – главная камера, отвечающая за качание крови – не расслабляется, уменьшая количество крови, которая может попасть в сердце и повышая артериальное давление в легких.
Стадии сердечной недостаточности
В 2001 году Американская ассоциация сердца и Американская коллегия кардиологов разработали стадии сердечной недостаточности. Для каждой стадии были выделены характерные признаки и разработаны рекомендации по лечению. Врачи также отметили, что сердечная недостаточность может прогрессировать, и процесс может переходить из одной стадии в другую.
Стадии сердечной недостаточности в соответствии с этой классификацией следующие:
Стадия А. Сюда входят люди с высоким риском развития сердечной недостаточности, в том числе страдающие от высокого давления, диабета, ишемической болезни сердца, злоупотребляющие алкоголем или имеющие наследственную предрасположенность к сердечной недостаточности. Помимо лекарственной терапии для данной группы рекомендованы регулярные физические упражнения, отказ от курения и алкоголя, а также терапия, направленная на лечение высокого артериального давления и нарушений липидного обмена.
Стадия B. Сюда входят пациенты с диагнозом систолитической дисфункции левого желудочка, но лишь те, у которых симптомы сердечной недостаточности не отмечались. Диагноз в это случае обычно был поставлен на основании результатов фракции выброса менее 40% и результатов эхокардиограммы. Методы лечения данной группы пациентов аналогичны предыдущим, однако в ряде случаев может возникнуть необходимость хирургического лечения коронарной артерии, клапанов сердца.
Стадия С. К этой группе относятся пациенты с систолитической сердечной недостаточностью, у которых проявляются симптомы заболевания. Наиболее характерные симптомы сердечной недостаточности – одышка, быстрая усталость, снижение физической активности. Дополнительным лечением на данной стадии может быть прием мочегонных препаратов, бессолевая диета, ограничение употребления жидкости, а в особо тяжелых случаях – хирургическое лечение с использованием кардиостимуляторов и имплантируемых сердечных дефибрилляторов.
Стадия D. Это самая серьезная стадия, когда у пациентов сохраняется систолитическая сердечная недостаточность и характерные симптомы уже после применения комплексного лечения. Помимо терапии, используемой на предыдущих этапах, пациенту может быть необходима пересадка сердца, хирургическое лечение, и особая лекарственная терапия, в том числе, связанная с непрерывным введением внутривенных наркотических лекарственных средств.
Диагностика
Провести диагностику сердечной недостаточности достаточно легко. У людей, имеющих заболевания сердца, диагноз обычно ставится на основе клинической картины с помощью классификации NYHA (New York Heart Association – Нью-Йоркская Ассоциация Кардиологии).
Эхокардиографию и другие инструментальные методы используют для того, чтобы выявить доклиническую стадию, когда явных симптомов наличия сердечной недостаточности почти нет. Для ранней диагностики очень важно провести специальный нагрузочный тест, т. к. чаще всего только он может определить наличие болезни. В связи с этим пациентам с заболеванием сердца необходимо 1 раз в 6 месяцев проходить медосмотр у своего лечащего врача с проведением соответствующих тестов.
Симптомы
Сердечная одышка – признак недостаточности кровообращения, раздражения дыхательного центра, развития сердечной недостаточности. Если игнорировать и не обращаться к врачам, то ожидать можно:
- снижение поступающего кислорода в кровь;
- нарушение вентиляции легких;
- развитие тканевой гипоксии, кислородного голодания;
- приступы аритмии, тахикардии, стенокардии.
Основной симптом при сердечной одышке – затрудненность на вдохе сначала после физических нагрузок, со временем – в состоянии покоя, лежачем положении. Дополнительные признаки:
- хрипы в легких;
- зябкость рук;
- отечность ног с увеличением в вечернее время;
- учащение сердцебиения.
Сердечной недостаточности характерно артопноэ (одышка в положении «лежа») или пароксизмальная форма развития при тяжелом течении болезни с появлением признаков:
- приступообразный кашель с отхождением пенистой (прозрачной) мокроты и холодного пота;
- синюшность покровов кожи;
- слабость;
- разбитость.
Признаки указывают на застойные явления крови в малом круге кровообращения, опухание слизистой, выпот жидкости из сосуда в просвет легочных альвеол.
Сердечная недостаточность хроническая. Патогенез.
Следствием и проявлением СН является уменьшение или увеличение кровенаполнения, кровотока или (и) давления в тех или иных центральных и периферических звеньях кровообращения. Эти изменения возникают не только как прямое механическое следствие нарушения насосной функции сердца, но и как результат неадекватности адаптационных реакций. К таким реакциям относятся тахи- и брадикардия, изменения сосудистого периферического и легочного сопротивления, «централизация» кровообращения и другие формы перераспределения кровенаполнения, задержка жидкости, натрия, гипертрофия и расширение отдельных камер сердца и пр.
Нарушения гемодинамики в свою очередь ведут к патологическим изменениям как в самом сердце и сосудах, так и в других органах и системах и сопровождаются расстройствами, ограничивающими жизненную активность больного и, в конечном счете, угрожающими его жизни.
Симптомы недостаточности кровообращения, течение неодинаковы для различных форм и стадий СН.
Степени развития
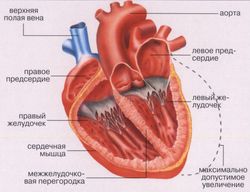
Недостаточность сердечной функции бывает трех типов:
- Первая, легкая форма.
- Вторая умеренная, с ярко выраженными стадиями развития.
- Третья степень, тяжелая, характеризующаяся необратимыми изменениями во всех системах организма.
Общие рекомендации для пожилого человека, больного СН
- Обеспечить правильное питание. Низкокалорийная и здоровая диета поможет эффективно бороться с ранним старением, это полезно для людей пожилого возраста. Рацион должен быть богат овощами и фруктами.
- За час до еды полезно выпивать стакан воды, отвара шиповника или сока, а на ночь – стакан кефира.
- Уменьшить до минимума количество соли, сахар лучше заменить медом.
- Употреблять витамины.
- Употреблять продукты с легкоусвояемым кальцием: сыр, молоко, кисломолочные.
- Продукты должны подвергаться качественной кулинарной обработке.
- Еда не должна быть очень горячей или холодной.
- Вместо снотворных, вызывающих привыкание, лучше пить теплое молоко, травяные отвары, «Валокордин». Они более полезны для пожилого возраста.
- Контролировать прием лекарственных средств, так как пожилой человек может забыть их принять.

Если болезнь оставить без внимания, она может привести к негативным последствиям: болям в сердце, развитию инфекций, кровотечениям в легких, астме, печеночной недостаточности и т. д. Худший итог – летальный исход.
По этой причине необходимо не только лечить сердечную недостаточность в самом начале, но и подумать о профилактике.
Для людей пожилого возраста необходимо предупреждать развитие болезней, которые ведут к СН и факторов, влияющих на ее появление. Если симптомы уже проявились, нужно предпринять средства, которые будут мешать прогрессированию болезни у людей пожилого возраста.
В качестве профилактических мер рекомендованы следующие:
- Поддержание здорового питания: ограничить прием вредных продуктов, жиров, сахара;
- Контроль массы тела;
- Регулярные прогулки и лечебная гимнастика. Умеренные физические нагрузки;
- Пониженное употребление соли;
- Отказ от вредных привычек;
- Прием назначенных врачом лекарств;
- Регулярное обследование у кардиолога;
- Применение подходящих народных средств.
Используя эту информацию, вы сможете защитить близкого пожилого человека от развития сердечной недостаточности или обеспечить ему качественное лечение.
