Симптоматика и осложнения ахалазии кардии
Ахалазия кардии прогрессирует достаточно медленно, но при этом степень выраженности основных симптомов заболевания неуклонно нарастает.
Дисфагию (затруднение глотания) относят к основным клиническим проявлениям ахалазии кардии. Это наиболее ранний и постоянный признак данной патологии. Здесь имеется ряд отличительных особенностей. Во-первых, он возникает не сразу, а спустя некоторый промежуток времени (около пяти секунд) от начала осуществления акта глотания. Во-вторых, пища задерживается не в области шеи, а в грудной клетке, поэтому и ощущения имеют соответствующую локализацию.
Обычно постепенно больные находят приёмы, позволяющие им облегчить процесс прохождения пищи в желудок. Это может быть заглатывание воздуха или слюны, ходьба, какие-то гимнастические упражнения, приём большого объёма тёплой воды и т.п.
Другой часто встречающийся при ахалазии кардии симптом это регургитация, то есть обратный заброс из ниже- в вышележащие отделы.
Усиливаются проявления регургитации при наклоне туловища вперёд, после обильной трапезы, а также ночью, когда больной принимает горизонтальное положение (так называемый симптом «мокрой подушки», названный так в результате того, что непереваренные кусочки пищи и жидкость из ротовой полости попадают на постельное бельё).
Одинофагия, боли в области грудной клетки связаны в основном со спазмом гладкой мускулатуры пищевода или возникают вследствие переполнения его просвета пищевыми массами. Это приводит к неприятному, болезненному перерастяжению стенок. Обычно подобные ощущения локализуются за грудиной, а также в межлопаточной области, однако нередко боли отдают в нижнюю челюсть, шею и другие близлежащие анатомические образования.
Среди осложнений ахалазии кардии следует отметить:
- эзофагиты (воспалительные и эрозивно-язвенные поражения пищевода),
- злокачественное перерождение,
- развитие гастроэзофагеальной рефлюксной болезни,
- пневмонии,
- кахексию (резкое истощение).
(495) 506-61-01 — где лучше оперировать пищевод
Материалы и методы
Ультразвуковое исследование проведено 16 пациентам, находившимся на обследовании и лечении в центре «Гастроэнтерология», с жалобами на дисфагию и регургитацию. Женщин было-10, мужчин-6, средний возраст обследованных составил 37,6±4,4 года. Исследование проводилось на первый — второй день госпитализации, утром натощак после ночного голодания, на аппарате «SonoET» фирмы «Medison» (Ю. Корея) с использованием конвексного трансдьюсера 3,5 МГц.
Вначале осуществлялось традиционное обследование печени, желчного пузыря, поджелудочной железы, селезенки и желудка. Затем проводилось сканирование в сагиттальной и (или) косой плоскости в эпигастрии, при котором пытались визуализировать пищеводно-желудочное соустье и торакальную часть пищевода. В норме торакальная часть пищевода не видна (рис. 1).
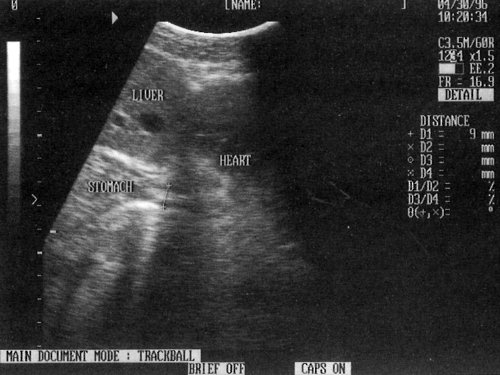
Рис. 1. Ультразвуковое изображение пищевода и желудка в норме (сагиттальный скан, проходящий через пищеводное отверстие диафрагмы).
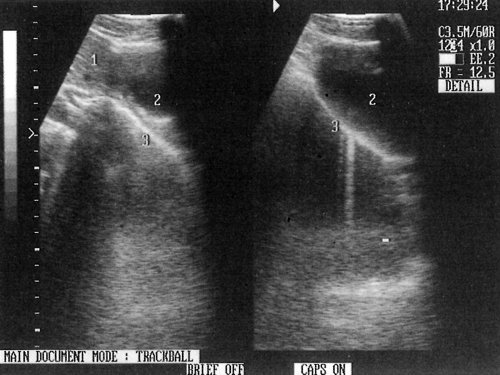
Рис. 2. Сагиттальный скан, проходящий через пищеводное отверстие диафрагмы у пациента с ахалазией (первый тип): 1 — печень, 2 — сердце, 3 — пищевод.
На следующий день после ультразвукового исследования проводилось рентгенологическое исследование пищевода и желудка, при котором диагноз ахалазии устанавливался (отвергался) окончательно.
Результаты
- В исследование рандомизировали 221 пациента, из них 112 – в группу эндоскопической терапии и 109 – в группу лапароскопической операции.
- Клинический успех через 2 года наблюдался у 83% пациентов из группы пероральной эндоскопической миотомии и у 81,7% в группе лапароскопической миотомии (различие, 1.4%; 95% доверительный интервал [ДИ], −8,7-11.4; P=0,007 для noninferiority).
- Серьезные нежелательные явления произошли у 2,7% пациентов в группе эндоскопической операции, по сравнению с 7,3% в группе сравнения.
- Улучшение функции пищевода (оценивалось по давлению нижнего пищеводного сфинктера) не различалось между группами, по сравнению с исходным значением.
- Через 3 месяца, 57% пациентов в группе эндоскопического лечения и 20% пациентов в группе лапароскопической операции, имели рефлюкс-эзофагит, через 24 месяца, этот показатель составил 44% и 29%, соответственно.
По данным исследования, пероральная эндоскопическая миотомия не уступает лапароскопической миотомии по Хеллеру с фундопликацией по Дору в контроле симптомов ахалазии кардии через 2 года.
Источник: Yuki B. Werner, Bengt Hakanson, Jan Martinek, et al. N Engl J Med 2019; 381:2219-2229.

Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Симптомы ахалазии пищевода
Для ахалазии кардии характерны следующие симптомы:
- дисфагия,
- регургитация,
- боль в грудной клетке,
- похудание.
Нарушение глотания пищи (дисфагия) возникает в результате замедления эвакуации пищи в желудок. При кардиоспазме этот симптом имеет характерные особенности:
- прохождение пищи нарушается не сразу, а спустя 3-4 сек после начала проглатывания;
- субъективно ощущение непроходимости возникает не в шее или горле, а в области груди;
- парадоксальность дисфагии – жидкая пища проходит в желудок хуже, нежели твердая и плотная.
В результате нарушения акта глотания пищевые массы могут попадать в трахею, бронхи или носоглотку. Это вызывает осиплость голоса, хрипоту и першение в горле.
Боли в грудной клетке носят распирающий или спастический характер. Они обусловлены растяжением стенок пищевода, давлением на окружающие органы и нерегулярными бурными сокращениями мышечного слоя. Из-за боли больные испытывают страх перед приемом пищи, поэтому постепенно теряют в весе. Похудание также связано с недостаточным поступлением питательных веществ через спазмированный пищеводный сфинктер.
Другой признак ахалазии кардии – регургитация – представляет собой пассивное (непроизвольное) вытекание слизи или непереваренной пищи через рот. Регургитация может происходить после употребления большого количества пищи, при наклоне туловища и в положении лежа, во сне.
Данный недуг протекает волнообразно: периоды обострения и сильных болей могут сменяться временем, когда самочувствие удовлетворительно.
Профилактика
Хорошо поддается терапии 1-я стадия заболевания. Своевременное лечение позволит избежать хирургического вмешательства, а также таких осложнений, как кровотечения, нарушение целостности стенок органа, истощение.
При отказе от диспансерного наблюдения у гастроэнтеролога возникает риск рецидива в течение полугода.
Осложнения грыжи пищеводного отверстия диафрагмы
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Биопсия при ФГДС — это больно?
Нет, слизистая оболочка желудка не имеет болевых рецепторов.
Гастрит с обсеменением helicobacter pylory входит в группу риска, также как и атрофический гастрит. Диагностировать это можно с помощью правильно выполненной гастроскопии. Необходимо делать во время ФГДС множественную биопсию, потому что диагноз «гастрит» ставится только на основании морфологического исследования. Если вам выполнили ФГДС, не взяв биопсию и сказали, что у вас гастрит — уходите от такого доктора. На приеме для этого необходимо просто спросить у эндоскописта, будет ли он делать вам биопсию. Множественная биопсия сейчас входит в официальные стандарты гастроэнтерологии. Кроме этого, нужно провести тест на обсеменение helicobacter pylory либо наиболее точный уразный тест. Вы дышите в трубочку, а прибор регистрирует уровень вырабатываемого бактерией фермента уразы.

Профилактика
Не существует специфической профилактики синдрома Барретта.
Предупредить его развитие помогает своевременная диагностика и лечение гастроэзофагеальной рефлюксной болезни, регулярные и своевременные посещения гастроэнтеролога, обследования и стойкое динамическое наблюдение.
- При дисплазии слизистой оболочки пищевода – необходим ФГДС-контроль с биопсией 1 раз в 6 мес.
- При метаплазии – ФГДС-контроль 1 раз в год.
После эффективного консервативного и хирургического лечения пищевода Барретта всем пациентам необходимо проходить ежегодное эндоскопическое обследование с биопсией эпителия.

Авторская публикация:
ВИНЦКОВСКАЯ АЛЕКСАНДРА ИГОРЕВНА
онколог, эндоскопист
НМИЦ онкологии им Н.Н. Петрова
