Асцит — причины, симптомы и лечение
Врачи «Евроонко» специализируются на работе с пациентами, имеющими асцит. У нас следующие особенности лечения данного заболевания:
- Мы проводим комплексное лечение. При лапароцентезе (проколе брюшной стенки для удаления жидкости из живота) мы устанавливаем временные или постоянные перитонеальные катетеры, а также порт-системы. Это позволяет не ограничивать пациента в движении.
- Если это показано, пациенту назначают специальное питание с ограничением водно-солевой нагрузки.
- Если данное состояние возникло на фоне онкологического заболевания, может быть проведена химиотерапия. Благодаря этому мы достигаем улучшения состояния таких пациентов при прогрессирующем раке яичников и толстой кишки.
- Эффективна внутриполостная химиотерапия. После удаления жидкости в брюшную полость вводится химиопрепарат. Примерно в половине случаев повторная эвакуация жидкости не требуется, как минимум 2 месяца.
Когда пациент с онкологическим заболеванием и асцитом переходит на комплексную терапию, лапароцентез требуется в 2–3 раза реже, чем обычно.
Причины
- панкреатит;
- обострение аппендикса;
- сильное воспаление органов тазовой области;
- болезнь Крона;
- прободение язвы кишечника или желудка;
- инфекция верхних половых путей;
- сильная непроходимость в кишечнике, которая может вызвать его повреждение;
- физические травмы живота(огнестрельное или ножевое ранение);
- возникновение различных ослажнениq после аборта или рождения ребенка;
- внутренние хирургические операции внутри живота и брюшной полости.
Перитонит начинается острой болью в месте повреждения органа, которая, быстро усиливается особенно при движении или нажатии на это место. При перитоните может наблюдаться так называемый симптом «мнимого благополучия», когда больной чувствует сильную боль, которая затем стихает. В этот момент пациент успокаивается, и это является очень опасным моментом. Дело в том, что рецепторы на брюшине адаптируются, но уже скоро, через 1-2 часа боль появляется с новой силой, так как развивается воспаление брюшины.
Симптомы мезентериального тромбоза
Симптомы острой мезентериальной ишемии
Основным симптомом острой ишемии кишечника является сильная боль в животе. Локализация боли зависит от того, где произошла окклюзия:
- при закупорке основного ствола верхней брыжеечной артерии — боль появится в эпигастральной области;
- при эмболии подвздошно-ободочной артерии — в правой подвздошной области;
- при поражении нижней брыжеечной артерии — в левой подвздошной области.
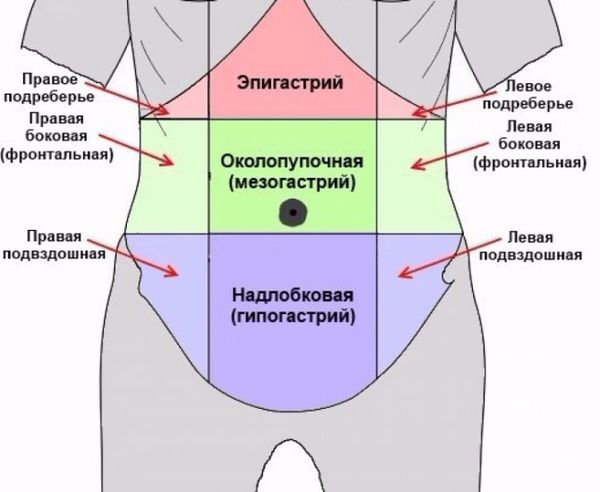
По характеру боль постоянная, но может быть схваткообразной. Чтобы боль не усиливалась, пациенты часто принимают вынужденное положение — ложатся на спину, согнув и прижав ноги к животу.
- желание срочно опорожнить кишечник;
- тошнота и рвота;
- вздутие живота;
- желудочно-кишечные кровотечения;
- высокая температура [52] .
Согласно некоторым исследованиям, почти у половины пациентов с острой мезентериальной ишемией, которая была вызвана атеросклерозом или тромбозом брыжеечных артерий, симптомы наблюдались более трёх дней до постановки диагноза [6] . Менее чем у 20 % было острое начало: симптомы появились менее чем за сутки до постановки диагноза [21] . У 94 % пациентов боль была основным симптомом, у половины наблюдалась либо сопутствующая диарея, либо рвота, либо и то, и другое. До 25 % пациентов отмечали симптомы хронической брыжеечной ишемии (боль после приёма пищи, снижение веса, дисфункцию кишечника) . У половины был предварительный диагноз «ишемическая болезнь сердца» и заболевание периферических артерий [19] .
Симптомы хронической мезентериальной ишемии
При хроническом течении на фоне атеросклероза боль обычно начинается в течение часа после еды и проходит в течение трёх часов. Из-за такой боли люди меньше едят и теряют вес.
Лечение

Развитие перитонита является показанием к проведению срочной хирургической операции, цель которой заключается в устранении источника инфекции. Наиболее оптимальным оперативным доступом является срединная лапаротомия, позволяющая визуализировать всю брюшную полость. После вскрытия брюшной полости производится эвакуация экссудата. Далее осуществляется ревизия внутренних органов, чтобы установить причину развития перитонита. После обнаружения источника производится его ликвидация и надежная изоляция. В реактивной фазе перитонита допускаются радикальные операции, в том числе и наложение анастомозов, однако в терминальную фазу объем операции сводится к минимуму. После ликвидации источника развития перитонита выполняется санация брюшной полости, которая осуществляется с помощью промывания полости растворами антисептиков и изотоническими растворами. Объем используемых растворов составляет 4 – 6 литров, в запущенных случаях объем жидкости увеличивается до 8 – 10 литров. Далее выполняется дренирование брюшной полости, то есть устанавливаются дренажи к источнику перитонита и во все отлогие места брюшной полости. Завершается хирургическая операция зашиванием лапаротомной раны. Зашивание раны наглухо без дренажей используется лишь при наличии местного неотграниченного серозного перитонита, во всех остальных случаях осуществляется зашивание раны с использованием дренирования.
Из медикаментозных средств назначаются антибиотики для борьбы с патогенной микрофлорой. Как правило, используется не монотерапия, а комбинация из двух антибиотиков. Кроме того, предпочтение отдается антибактериальным средствам широкого спектра действия, которые оказывают влияние и на грамположительную, и на грамотрицательную флору. Используются следующие пути введения антибиотиков:
- местный (внутрибрюшной) – введение препарата осуществляется через дренаж;
- общий (например, внутривенное введение антибиотика) – данный путь введения позволяет достичь системное воздействие антибиотика на организм человека.
Также используется сбалансированная инфузионная терапия, благодаря которой достигаются следующие эффекты:
- восполнение дефицита ОЦК (объема циркулирующей крови);
- регуляция волемии и нормализация центральной гемодинамики;
- нормализация электролитного состава крови;
- нейтрализация метаболического ацидоза;
- восполнение энергозатрат.
Адекватное обезболивание необходимо в послеоперационном периоде, поскольку пациента беспокоят сильные боли. С этой целью используются нестероидные противовоспалительные средства с выраженной анальгезирующей активностью. При необходимости на помощь прибегают к более сильным препаратам – наркотическим анальгетикам.
Для нормализации микроциркуляции в органах и тканях, а также для профилактики тромбоэмболических осложнений могут использоваться такие препараты, как гепарин, фраксипарин, клексан и так далее.
Также при необходимости назначаются препараты, действие которых направлено на поддержание деятельности сердечно-сосудистой системы.
Оперативное лечение спаечной болезни
Лечение является весьма трудной задачей — никогда нельзя быть уверенным в том, что лапаротомия, произведенная при спаечной болезни будет последней для больного и ликвидирует процесс, вызвавший спаечный процесс. Поэтому всегда стоит продумать целесообразность той или иной операции, составить четкий план на основании клинического обследования. Лишь в экстренных случаях надо отказаться от этой схемы. Вопрос о припаянности петель тонкой кишки к рубцу остается открытым. Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
При разделении спаек кишок целесообразно использовать гидравлическую препаровку новокаином. Десерозированные участки стенок кишок необходимо тщательно ушивать. Припаянные участки сальника пересекать между наложенными лигатурами. В тех случаях, когда кишечные петли образуют очень спаенные конгломераты, и разделить их не представляется возможным необходимо наложить обходной анастомоз между приводящим отделом кишки и отводящим (как бы шунитровать), поскольку разделение этого конгломерата займет массу времени, а во-вторых вызовет дополнительную травму брюшину. Перед решением о плановом оперативном вмешательстве больные требуют качественного рентгенологического обследования. Во время операция освобождение кишечных петель из спаек довольно сложная задача, на которую по мнению Нобля уходит около 90% времени операции. В 1937 году Ноблем была предложена операция, которая получила названии энтеропликации кишки по Ноблю.
Сущность операции заключается в том, что после разделения спаек петли кишок укладывались горизонтально или вертикально и в зоне брыжеечного края сшивались между собой непрерывной нитью. Таким образом петли кишок были фиксированы в определенном положении, в дальнейшем они срастались между собой. Рецидивы кишечной непроходимости наблюдались после операции — 12-15%, поэтому к этой операции относились осторожно. Кроме того сшивание кишечных петель отнимает много времени, затем петли начинают хуже перистальтировать.
В 1960 году данный принцип операции был модифицирован Чальдсом и Филлипсом, которые предложили производить энтеропликацию не путем сшивания кишечных петель, а путем прошивания длинной иглой брыжейки тонкой кишки. Операция этим способом дает лучшую перистальтику, и дает более легкий послеоперационный период. Кроме того на эту операцию затрачивают меньше времени.
В 1956 году Уайтом и в 1960 году Дедером была предложена фиксация петель кишок эластичной трубкой, введеной в просвет кишки путем энтеростомии. Дедерер предлагал выполнять микрогастростому, через которую вводил на все протяжение тонкой кишки длинную трубку со множеством отверстий. Этот метод очень не плох в связи с тем что трубка являлась каркасом для петель кишок и петли были фиксированы и срастались в функционально выгодном положении. Но вскрытие полости желудка (Дедерер) или кишки (Уайтом) было неблагоприятно в отношении инфицирования брюшной полости. Однако при операциях по поводу кишечной непроходимости трубку проводят трансназально доводя ее практически до илеоцекального угла.
Трубка фиксируется к крылу носа, в дальнейшем по этой трубке не период пареза кишок отводят содержимое кишечника, в эту трубку можно вводить питательные вещества. Но в основном ее удаляют через несколько дней после операции, после надежного восстановления перистальтики, так как долгое удаление кишечного содержимого может вызвать электролитные
Признаки перитонита
Симптомы перитониты очень характерные, поэтому диагностировать его может каждый хирург!
Проявления перитонита обусловлены теми причинами, которые спровоцировали его развитие. Но основные признаки той или иной стадии совпадают в любом случае.
Реактивная стадия
Это первая стадия, она занимает первые сутки течения болезни. Поражения носят местный характер. Больные сначала ощущают резкие боли, которые появляются неожиданно. При этом можно точно определить место, откуда исходит боль. Некоторые сравнивают болевые ощущения на данном этапе с ударом кинжала.
Локализация боли связана с тем органом, который стал источником развития болезни. Например, при аппендиците боль будет ощущаться в нижнебоковой зоне справа. Если это прободение язвы желудка, то боль появится в подреберной области слева или в эпигастральной области. Боль чувствуется сильно, при этом она понемногу распространяется.
Иногда возникают периоды, когда боль как будто стихает. Но это ненадолго. Облегчение длится не больше 2 – 3 часов. Затем все обостряется.
Больной имеет довольно характерный облик:
- бледность кожи, синюшный оттенок;
- холодный пот;
- страдающее выражение лица.
Боли сильно беспокоят человека, он, как правило, старается облегчить их интенсивность, принимая определенные позы. Например, лечь на бок и поджать колени, не кашлять, не надувать живот.
Характерным симптомом перитонита является дискообразный живот. Этот признак выражается в чересчур напряженном животе. Его ощупывание очень болезненно. Чтобы проверить наличие перитонита, можно применить метод Щеткина-Блюмберга: надавить на живот, а потом быстро убрать руку.
Также типичными признаками будут ложные позывы на дефекацию или мочеиспускание, много раз повторяющаяся рвота. Прочие признаки, считающиеся симптомами перитонита, свидетельствуют об интоксикации организма. Это повышение температуры, учащенный пульс, сухость во рту, сильная жажда.
Токсическая
Это вторая стадия. В течение данного периода человек находится в тяжелом состоянии. Проявляются все признаки, свидетельствующие о наличии отравления. Данная стадия занимает примерно двое суток, начинается спустя 24 часа после начала болезни. Симптомы первой стадии сглажены. Мышцы стенки брюшной полости напряжены незначительно, могут вообще находиться в норме. Болевые ощущения несильные, размытые. Внешность человека в данный момент также имеет общие типичные признаки:
- бледные губы;
- холодные конечности;
- синюшный нос, уши, ногти.
Сохраняется сухость во рту, может нарушиться сознание. Это выражается в полной безучастности, реже – в возбуждении. Больной может терять сознание. Больной лежит, не двигаясь. На ощупывание живота не реагирует. Рвота сохраняется, только рвотные массы приобретают другой цвет. Они становятся темными, бурыми, зловонными. Мочи мало или вообще нет. Температура поднимается до очень высоких цифр: 40 — 42°. Дыхание становится нестабильным, пульс очень слабый.
Терминальная стадия (необратимая)
Это третья стадия, наступает она через трое суток послу начала болезни. Через трое, а иногда даже через двое суток заканчивается смертью пациента. Состояние можно отнести к крайне тяжелому. Внешний облик у всех больных в данной ситуации совпадает. Этот комплекс внешних проявлений носит название «лицо Гиппократа»:
- синюшная влажная кожа;
- впавшие щеки;
- чрезмерно заострившиеся черты.
Живот мягкий, болезненных ощущений нет совсем, ощупывание не причиняет дискомфорта. Пульс не прощупывается, дыхание слабое, может вовсе отсутствовать, давление не определяется. Жизнь человека на данной стадии возможна исключительно в реанимации с применением искусственных систем обеспечения жизнедеятельности.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Возможные осложнения
После лапароцентеза могут оставаться гематомы на брюшной стенке и наблюдаться выделения из места прокола. В теории возможны
- повреждения кишечника;
- инфекция;
- кровотечение из-за повреждения крупного кровеносного сосуда;
- снижение артериального давления, головокружение, обморок (при единовременной эвакуации слишком большого объема жидкости);
- нарушение функционирования печени и почек.
Однако, если процедура производится опытными специалистами при должной подготовке, осложнения при лапароцентезе возникают крайне редко.
